Caso clínico
Infarto agudo de miocardio embólico durante tratamiento con cisplatino en monoterapia. Un hallazgo inusual en la práctica forense
Acute embolic myocardial infarction during treatment with cisplatin in monotherapy. An unusual finding in forensic practice

DOI:
10.59457/cmf.2024.27.01.cc01
CITAR EL ARTÍCULO
Aparcero Fernández del Campo MA, Morcillo Gallego MM, Arroyo García C. Infarto agudo de miocardio embólico durante tratamiento con cisplatino en monoterapia. Un hallazgo inusual en la práctica forense. Cuad Med Forense. 2024; 27(1):19-28. DOI: 10.59457/cmf.2024.27.01.cc01Cuad Med Forense. 2024; 27(1): 19-28
Enviado: 12.04.23 | Revisado: 07.09.23 | Aceptado: 08.11.23
Resumen
La investigación de muertes súbitas supone un elevado porcentaje de todos los casos que se estudian en los servicios de patología forense. En la gran mayoría de los casos se identifica como causa de muerte súbita una alteración cardíaca, siendo la más frecuente la cardiopatía isquémica. Lo habitual en casos de infarto agudo de miocardio (IAM) es encontrar como substrato macroscópico e histopatológico una coronariopatía aterosclerótica obstructiva con o sin presencia de trombosis aguda oclusivas o suboclusivas. Sin embargo, en un bajo porcentaje de casos el estudio postmorten no demuestra lesiones coronarias obstructivas o éstas no son significativas. Dichos casos se subsumen dentro de una categoría clínica denominada MINOCA (Myocardical Infartaction with Non-Obstructive Coronary Arteries) definida recientemente en la práctica cardiológica y citándose entre sus causas el embolismo coronario asociado a estados protrombóticos.
En este artículo se realiza una revisión bibliográfica de la entidad MINOCA y la asociación entre eventos tromboembólicos con el tratamiento con cisplatino, lo infrecuente del embolismo coronario como causa de MINOCA, lo inusual del hallazgo de un émbolo coronario sin lesiones coronarias subyacentes como causa de infarto agudo de miocardio en la práctica forense y se enfatiza en la importancia de la revisión de la historia clínica en la investigación médico-legal de muertes en general y las de origen natural en particular.
Palabras clave: Embolismo coronario; Muerte súbita; Infarto agudo de miocardio (IAM); Infarto agudo de miocardio sin lesiones coronarias obstructivas (MINOCA); Patrón epicárdico; Autopsia cardíaca; Cáncer; Cisplatino; Evento tromboembólico.
Abstract
The investigation of sudden deaths accounts for a high percentage of all cases studied in forensic pathology services. In the vast majority of cases, cardiac alteration is identified as the cause of sudden death, the most frequent being ischemic cardiomyopathy. The usual thing in cases of acute myocardial infarction (AMI) is to find obstructive atherosclerotic coronary artery disease as a macroscopic and histopathological substrate. However, in a low percentage of cases the postmortem study does not demonstrate obstructive coronary lesions or these are not significant. These cases are subsumed within a clinical category called MINOCA (Myocardical Infartaction with Non-Obstructive Coronary Arteries) recently defined in cardiological practice and citing among its causes coronary embolism associated with prothrombotic states.
This article performs a literature review of the MINOCA entity and the association between thromboembolic events with cisplatin treatment, the infrequency of coronary embolism as a cause of MINOCA, the unusualness of the finding of a coronary embolus without underlying coronary lesions as a cause of acute myocardial infarction in forensic practice and emphasizes the importance of reviewing the clinical history in the medico-legal investigation of deaths in general, and those of natural origin in particular.
Key words: Coronary embolism; Sudden death; Acute myocardial infarction (AMI); Myocardial infarction without obstructive coronary lesions (MINOCA); Epicardial pattern; Cardiac autopsy; Cisplatin; Cáncer; Thromboembolic event.
INTRODUCCIÓN
El término MINOCA por sus siglas en inglés Myocardial Infarction without Obstructive Coronary Lesions fue utilizado por primera vez en 2013 por el profesor John Beltrame (1). Este término se emplea para referirse a aquellos pacientes que cumplen los criterios clínicos de IAM, pero en los que la coronariografía demuestra arterias coronarias no obstructivas, lo que incluye arterias coronarias angiográficamente normales (estenosis < 30 %) y/o ateromatosis coronaria leve o infracrítica (estenosis entre el 30-50%).
En la actualidad, a pesar del uso cada vez más extendido de la resonancia magnética cardíaca (RMC) y la tomografía de coherencia óptica (OCT), no siempre es posible identificar el mecanismo causal de MINOCA, lo que dificulta la estrategia terapéutica de estos pacientes y el desarrollo de medidas de prevención secundarias.
Según las series consultadas el porcentaje de pacientes que presenta un síndrome coronario agudo (SCA) sin lesiones obstructivas coronarias (MINOCA) oscila entre el 1% al 14%, afectando fundamentalmente a mujeres comparativamente más jóvenes y con menos factores de riesgo cardiovasculares con respecto al grupo de IAM obstructivo de causa aterosclerótica, pero con mayor frecuencia en pacientes de sexo femenino con estados protrombóticos o de hipercoagulabilidad.
Una de las causas reconocidas, pero poco frecuentes de MINOCA es el embolismo coronario, que puede presentarse como una complicación inusual derivada del estado protrombótico tratamiento-dependiente derivado de la toxicidad vascular inducida por citostáticos clásicos, entre ellos el cisplatino.
DESCRIPCIÓN DEL CASO
Reportamos el caso de una mujer de 57 años que como antecedentes patológicos de interés presentaba hipertensión arterial en tratamiento con amlodipino 5 mg de forma ocasional según cifras tensionales y un adenocarcinoma endometrial endometrioide G2 con afectación del 63% del miometrio y de ambos ganglios centinelas, estadificándose como IIIC1 (pT1b pN1mi).
En enero de 2023 se realizó histerectomía total con doble anexectomía y vaciamiento de cadenas ganglionares obturatrices. En tratamiento coadyuvante con radioterapia externa a nivel de área pélvica (dosis total de 46,8 Gy en 26 fracciones de 1,8 Gy). Se pautó quimioterapia coadyuvante con administración de dos ciclos de cisplatino (1 ciclo cada 28 días) y posterior paso a carboplatino/paclitaxel durante cuatro ciclos. En seguimiento por servicio de oncología médica y radioterápica de su hospital de referencia, con buena tolerancia al tratamiento sin reportarse efectos adversos.
Tras episodio de muerte súbita presenciada no recuperable se avisó al médico forense de guardia realizándose, por delegación, la oportuna diligencia médico-legal de levantamiento de cadáver. Según información obtenida de la hermana de la fallecida previamente a la pérdida de consciencia refirió dolor centroesternal opresivo e intenso irradiado a miembro superior izquierdo y región submandibular. Al lugar del hallazgo acudieron servicios médico-asistenciales realizándose protocolo de asistolia y maniobras de toracocompresión mecánica externa. No se observaron durante la diligencia médico-legal de levantamiento de cadáver signos de defensa, lucha, contención, lesiones de etiología violenta en el hábito cadavérico externo, focos tóxicos en las proximidades del cadáver ni ningún otro indicio de criminalidad ni sospechoso de criminalidad.
Se realizó autopsia completa, sistemática y reglada trascurridas unas 12 horas tras el fallecimiento. El cadáver presentaba fenómenos cadavéricos abióticos en orden evolutivo acorde al intervalo postmortal. Se observó congestión cérvico-facial.
La autopsia neuropatológica no reveló hallazgos de interés necrópsico.
La autopsia abdominal demostró la ausencia de útero y anejos, no observándose implantes metastásicos peritoneales, adenopatías de tamaño patológico ni lesiones sugestivas de metástasis en el resto de las vísceras y estructuras abdominopélvicas. Vena suprahepática, vena porta, vena mesentérica, vena cava, venas ilíacas y venas obturatrices permeables sin signos de enfermedad trombótica venosa. Aorta abdominal, tronco mesentérico y arterias ilíacas permeables sin presencia de ateromatosis, aterotrombosis ni signos de enfermedad trombótica.
La autopsia cervical se presentó sin hallazgos de interés forense, con venas yugulares y arterias carótidas permeables sin observarse fenómenos tromboembólicos. Ambas arterias carótidas se mostraron permeables y sin signos de ateromatosis.
Se realizó autopsia torácica observándose fracturas costales múltiples con escasos signos aparentes de vitalidad que se atribuyeron a las maniobras de reanimación cardiopulmonar vigororas y patrón macroscópico discreto de congestión y edema agudo pulmonar. Se realizó sección en el tronco de la arteria pulmonar, prolongándose la sección hasta los segmentos hiliares de ambas arterias pulmonares sin observarse trombos.
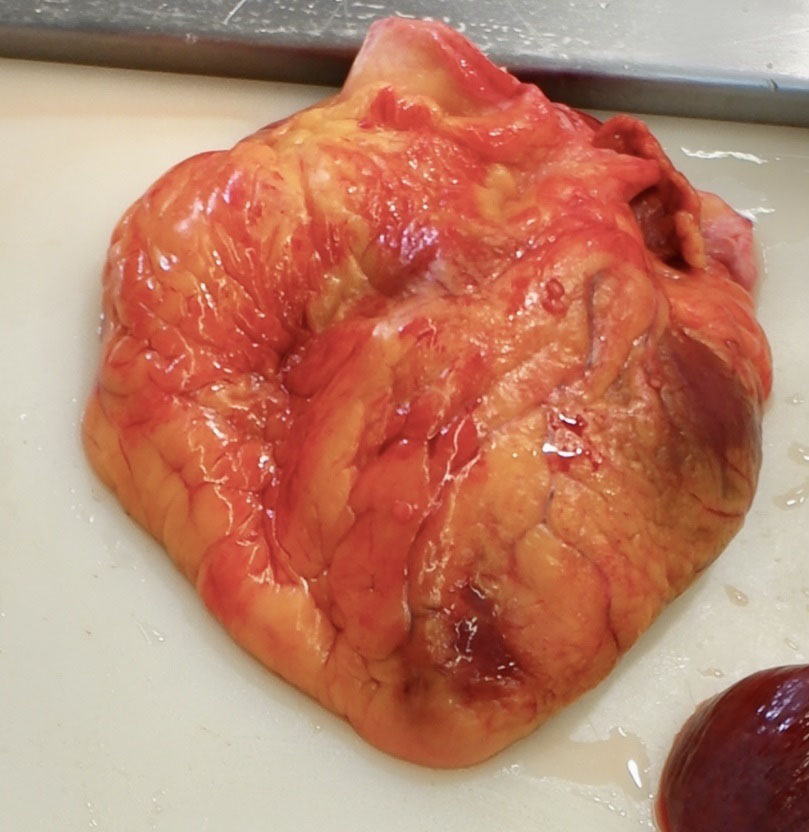
La fallecida presentaba un peso de 62 kg y una talla de 158 cm con un índice de masa corporal (IMC) de 24,8 (normopeso). El corazón presentaba aspecto globuloso con peso desprovisto de grandes vasos de 458 gramos (peso esperado según IMC 284 gramos con rango entre 198,7 g y 369,2 g). Presentaba abundante grasa epicárdica distribuida por el surco interventricular anterior y ventrículo derecho. No se observaron placas de Soldier. Ostium coronarios normoposicionados y permeables con seno de Valsalva posterior no coronario. Origen y trayecto de las arterias coronarias normales. Se procedió a la identificación del tronco coronario izquierdo, la arteria coronaria derecha, la arteria coronaria circunfleja, la arteria coronaria descendente anterior y arteria coronaria diagonal realizándose cortes seriados mediante la técnica de cortes en “rebanadas de pan”.
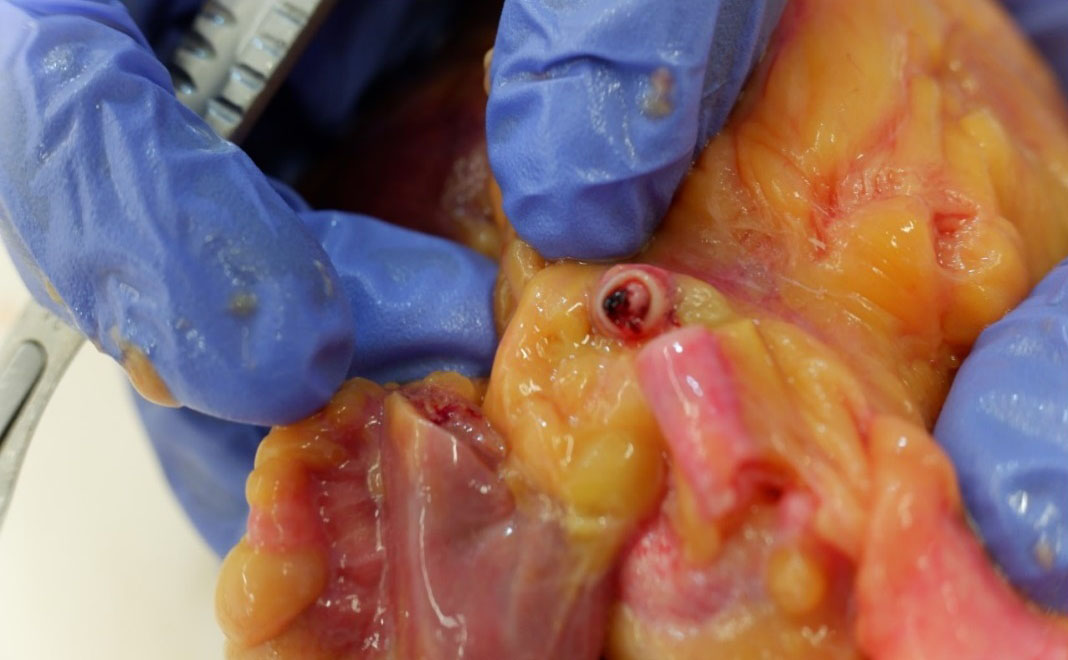
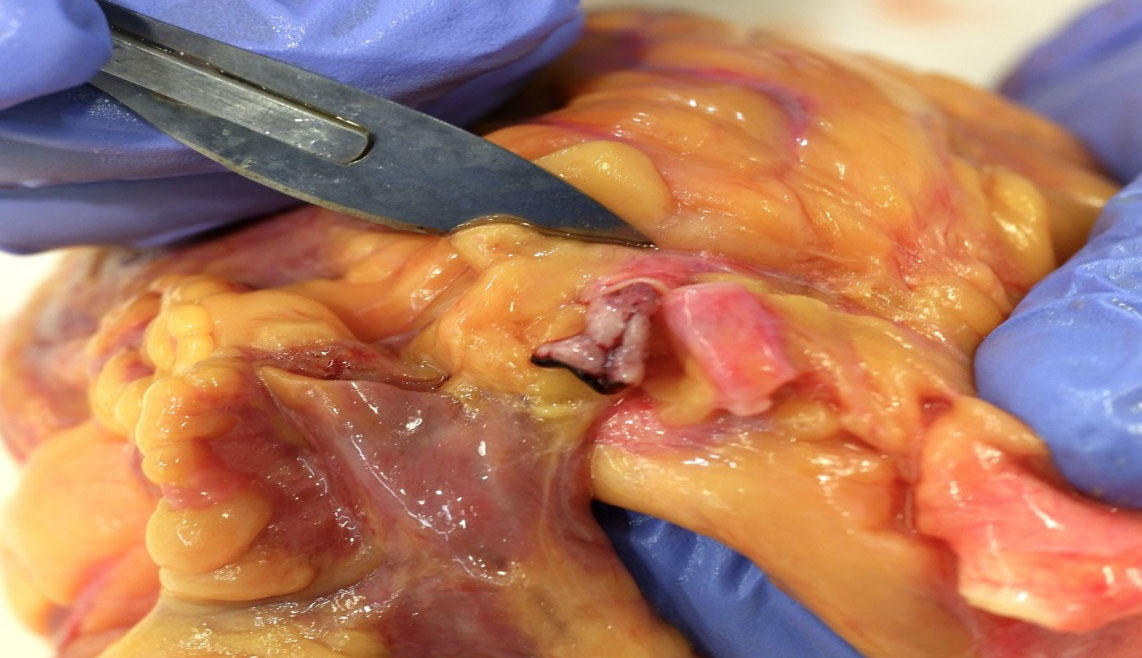
A nivel del tronco coronario común izquierdo se objetivó tromboémbolo de consistencia dura, aspecto mate, estriado y coloración nacarado-rojiza que se encontraba enclavado en la arteria coronaria izquierda ocluyendo la totalidad de su luz. Se apreció dilatación focal a nivel de la obstrucción. Se procedió a la retirada del tromboémbolo inspeccionándose con lupa el área de enclavamiento en la que no se observaron estrías lipídicas, placas de ateroma, disrupciones en la íntima ni fenómenos de disección ni dilataciones aneurismáticas. Se completó el estudio macroscópico del resto de las arterias coronarias mostrándose todos los vasos estudiados totalmente permeables, elásticos y sin presencia de ateromatosis ni obstrucciones luminales. Las válvulas cardíacas presentaron perímetros dentro de la normalidad no observándose calcificaciones valvulares ni subvalvulares, vegetaciones ni otros signos de endocarditis. No se observaron trombos intracavitarios. Se procedió al estudio macroscópico del miocardio no observándose cambios de coloración ni consistencia no reconociéndose cicatrices.
Se procedió a la medida de los ejes transverso y longitudinal del corazón a nivel de la crux cordis así como del espesor de las paredes y cavidades ventriculares en una sección biventricular correspondiente al mesocardio y que resultaron: eje transverso 12 cm, eje longitudinal 10,5 cm, espesor pared anterior ventrículo izquierdo 16 mm, pared lateral 16 mm, pared posterior 16 mm, espesor septum (anterior, medio y posterior) 16 mm, espesor ventrículo derecho (pared anterior, lateral y posterior) 0,5 mm, diámetro ventrículo derecho 3,8 cm, diámetro ventrículo izquierdo 6,7 cm. A la vista de los parámetros anteriores se estableció el diagnóstico macroscópico de hipertrofia cardíaca con hipertrofia excéntrica del ventrículo izquierdo.
Se realizó disección y estudio de sistema venoso profundo de miembros inferiores no observándose fenómenos trombóticos ni posibles focos embolígenos.
En el estudio toxicológico realizado en sangre periférica, humor vítreo y orina no se identificaron sustancias con significación toxicológica.
Se remitió al laboratorio de referencia muestra de sangre subclavia para estudio de enzimas cardíacas. El análisis de los marcadores cardíacos arrojó valores de Troponina T de 810 ng/L. Según las referencias bibliográficas consultadas valores por encima de 50 ng/L resultan indicativos de lesión y necrosis miocárdica pero como se sabe, también se pueden encontrar elevados en otras situaciones como traumatismos torácicos, intervenciones quirúrgicas, miocardiopatías y miocarditis, tromboembolismo pulmonar, diabetes o sepsis, por lo que dichos resultados no se deben interpretar de forma aislada debiéndose poner en relación con los antecedentes clínicos y los hallazgos de autopsia macroscópicos y los estudios histopatológicos. En nuestro caso, la exclusión de otras causas y los hallazgos de autopsia sugieren que la elevación de la Troponina T se deba a un daño isquémico miocárdico.
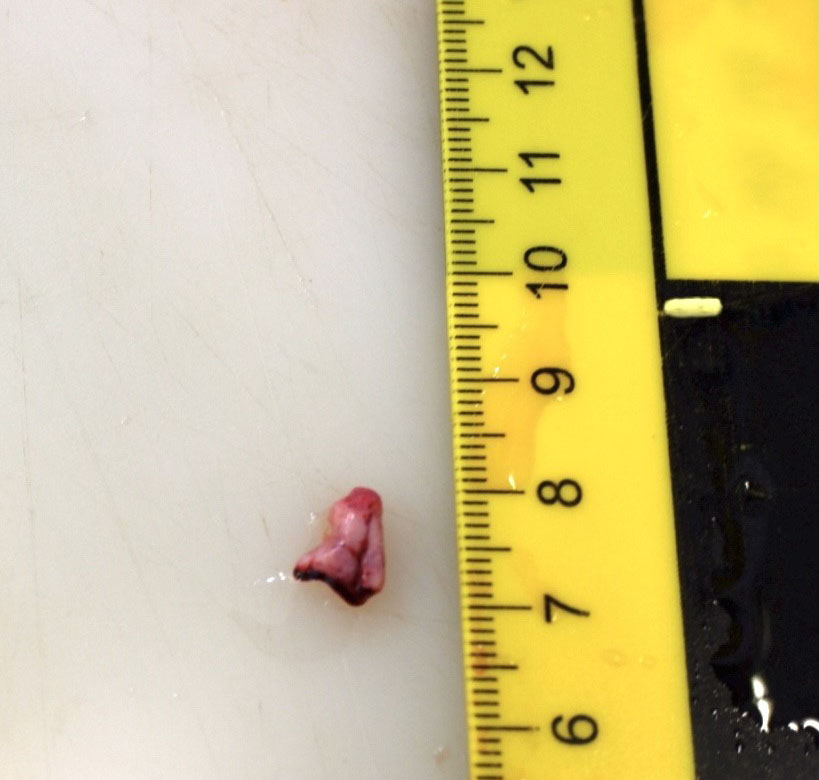
La principal limitación del presente caso es no haber contado con un estudio histopatológico complementario que entre otras cosas hubiera podido confirmar la naturaleza de la masa sanguínea intracoronaria, su vitalidad y data y que en casos como el que no ocupa hubiera en cualquier caso estado indicado. De igual manera, en estos casos técnicamente lo adecuado hubiese sido no proceder a la manipulación ni retirada del tromboémbolo de su localización para su estudio macro y microscópico tras la fijación prolongada del corazón en formol.
El estudio macroscópico, los antecedentes de la fallecida y los estudios enzimáticos cardíacos nos permitieron establecer el origen y las causas inmediata y fundamental de la muerte que atribuimos a un infarto superagudo de miocardio de causa embólica.
DISCUSIÓN
El embolismo coronario (EC) es una causa importante pero infrecuente de síndrome coronario agudo habiéndose señalado en su etiopatogenia algunos factores como el origen proximal de ambas arterias coronarias, la discrepancia de calibre con la aorta y su llenado fundamentalmente diastólico. El IAM de causa embólica es una entidad rara, sin consenso respecto a su tratamiento y de prevalencia desconocida, habiéndose propuesto recientemente por algunos autores una serie de criterios mayores y menores para facilitar su diagnóstico (2).
El embolismo coronario se incluye dentro de las causas no ateroscleróticas de IAM, formando parte de la entidad MINOCA. Puede presentarse en forma de uno o varios émbolos alojados en vasos de pequeño calibre (embolismo coronario periférico único o múltiple) considerado de mal pronóstico y que constituye un MINOCA de patrón microvascular, caracterizado por alteraciones de la motilidad regionales y de mayor extensión que en los casos de obstrucciones de vasos principales, o bien, como en nuestro caso, obstruyendo una arteria coronaria principal y adquiriendo la forma de lesión coronaria obstructiva o MINOCA de patrón epicárdico con alteraciones de la motilidad segmentarias.
No debe confundirse el embolismo coronario, generalmente con llegada y enclavamiento del émbolo en el sistema coronario desde un foco tromboembolígeno a distancia, con la aterotrombosis, que se conforma como un fenómeno dinámico generalmente asociado a procesos de disrupción, ulceración, erosión o rotura de placas ateromatosas que exponen elementos de alta trombogenicidad y que a veces se ven favorecidos por estados sistémicos de hipercoagulabilidad. De igual forma, no debe confundirse un EC periférico en el contexto de la entidad MINOCA con la embolización distal que a veces se produce en casos de aterotrombosis intracoronarias.
Si bien no hay un consenso unánime sobre su tratamiento este pivota en el intervencionismo coronario percutáneo (angioplastia con balón, stent o tromboaspiración) o el uso de fibrinolíticos intracoronarios y en el posterior empleo de anticoagulantes y/o antiagregantes plaquetarios para mantener un INR óptimo.
De acuerdo con su mecanismo fisiopatogénico las embolias coronarias se clasifican en iatrogénicas, directas, y paradójicas.
El embolismo coronario iatrogénico es el más frecuente de todos y se presenta fundamentalmente en pacientes sometidos a cirugías de revascularización miocárdica o tras la inyección de aire en el sistema coronario durante procedimientos intervencionistas.
La embolia paradójica es rara, si bien se recogen en la literatura médica casos de embolias coronarias paradójicas en pacientes con foramen ovale permeable (FOP) en asociación con enfermedad venosa periférica trombótica y más raramente en asociación con cuadros de tromboembolismo pulmonar (TEP) (3).
Las embolias directas le siguen en frecuencia a las iatrogénicas y sus causas más frecuentes por orden de prevalencia son la fibrilación auricular paroxística o mantenida, la endocarditis infecciosa con presencia de vegetaciones valvulares, el prolapso mitral, la presencia de prótesis valvulares o más raramente el mixoma auricular.
Algunos autores señalan la formación de trombos coronarios in situ con arterias coronarias normales en estados protrombóticos y procoagulantes (3).
En otras ocasiones dichos estados protrombóticos favorecen la formación de trombos en el territorio venoso o arterial con llegada directa a la circulación izquierda y el alojamiento del émbolo/s en el sistema coronario de perfusión.
Dentro de los estados protrombóticos los más frecuentes son los asociados a neoplasias seguidos de desórdenes hematológicos como el déficit del factor V de Leiden, déficit de las proteínas C y S, algunas hemoglobinopatías o el síndrome antifosfolípido, en el cual se presenta compromiso embólico coronario en el 25% de los casos, si bien no suele ser la primera manifestación de la enfermedad.
En nuestro caso la autopsia reglada no demostró focos tromboembolígenos ni signos de enfermedad tromboembólica sistémica. Así mismo se descartaron alteraciones obstructivas ateroescleróticas coronarias, alteraciones endocárdicas, valvulares y la presencia de trombos intracavitarios en el corazón izquierdo como origen del tromboémbolo coronario único.
Entre los antecedentes patológicos de la fallecida no se recogen episodios de fibrilación auricular ni otros desórdenes hematológicos, pero si es posible reconocer el tratamiento quimioterápico coadyuvante con cisplatino como un estado protrombótico bien documentado en la literatura médica.
Según la historia clínica antemorten, la fallecida se encontraba en seguimiento por oncología médica y radioterápica de su hospital de referencia en relación con la patología oncológica previamente descrita, habiendo recibido dos ciclos de quimioterapia coadyuvante con cisplatino, administrándose el último ciclo 8 días antes de fallecimiento, no habiéndose descrito efectos adversos inmediatos y estando a la espera de iniciar pauta con carboplatino/paclitaxel.
La asociación entre la enfermedad tromboembólica y cáncer es bien conocida y está sólidamente documentada en la literatura médica. Los factores de riesgo tromboembólicos en el paciente oncológico se han dividido clásicamente como factores de riesgo dependientes del tumor, dependientes del paciente y dependientes del tratamiento.
En nuestro caso consta estudio reciente de extensión (PET-TAC) negativo y en la autopsia no se observaron lesiones sugestivas de metástasis, estando por tanto la paciente en intervalo libre de progresión. La fallecida no presentaba obesidad, sedentarismo, cirugías recientes, no recibía hormonoterapia ni presentaba otros factores de riesgo tromboembólicos conocidos, por lo que es probable que presentara factores de riesgo tromboembólicos dependientes del tratamiento.
La quimioterapia (neoadyuvante o coadyuvante) se considera un factor de riesgo independiente para el desarrollo de enfermedad tromboembólica y se estima que aumenta hasta en seis veces el riesgo de padecer un evento tromboembólico, con un riesgo que no parece homogéneo para los diferentes citostáticos y con diferencias significativas entre fármacos de diferentes familias e incluso entre los de una misma familia terapéutica (4).
En los ensayos clínicos realizados se ha demostrado una infraestimación de la incidencia de los eventos tromboembolígenos en pacientes en tratamiento con quimioterapia lo que puede deberse al propio diseño de los ensayos clínicos, que en muchas ocasiones se basan en esquemas de poliquimioterapia y en los cuales los pacientes presentan otros factores de riesgo independientes del tratamiento como inmovilización, cirugías recientes, uso de catéteres, administración de factores de colonias o enfermedad oncológica avanzada en progresión.
En nuestro caso la paciente había recibido dos ciclos de cisplatino separados por un intervalo de 28 días.
El cisplatino o cis-diaminodicloroplatino fue descrito por primera vez en 1845 por el químico italiano Michael Peyrone recibiendo en su honor el nombre de sal de Peyrone pero no fue hasta 1978 cuando se aprobó su uso como agente citostático por la Food and Drug Administration de los EE.UU.
Se trata de un agente pseudo-alquilante cuyo mecanismo de acción principal es interaccionar con la construcción del ADN celular alterando la mitosis celular y disparando los mecanismos de apoptosis celular.
Es el fármaco antineoplásico que con mayor evidencia científica se ha asociado a un incremento del riesgo de episodios tromboembólicos, tanto en el territorio venoso como arterial, pero con más frecuencia en el primero de ellos (5).
El mecanismo exacto de la toxicidad vascular de cisplatino no está claro siendo probable que estén involucrados diferentes mecanismos, como el daño endotelial directo, el reajuste al alza de factores trombóticos como la elevación plasmática del factor de Von Willebrand, el fibrinógeno o la elevación de los niveles séricos de colesterol.
Por otro lado, el efecto nefrotóxico de cisplatino está bien documentado y cursa con hipomagnesemia como consecuencia del del daño tubular y elevación plasmática de la renina y aldosterona, lo que se asocia a una elevación de la presión arterial y un aumento de las resistencias vasculares periféricas recogiéndose en la literatura médica casos de pacientes en tratamiento con cisplatino que presentaron episodios coronarios agudos con arterias coronarias angiográficamente normales y que se atribuyeron a un espasmo coronario relacionado con un aumento de sustancias vasopresoras conformándose por tanto como un patrón epicárdico de MINOCA (6).
Existen muchos estudios retrospectivos que demuestran el incremento del riesgo de eventos tromboembólicos en pacientes tratados con cisplatino, destacando el estudio retrospectivo de Moore et al. (7) cuyos resultados mostraron que un 18% de los pacientes (m 932) tratados con cisplatino en monoterapia habían presentado algún evento tromboembólico en algún momento del tratamiento con un 88% de los eventos diagnosticados en los primeros tres meses de tratamiento y el metaanálisis publicado en 2012 por Seng et al. (8) en el que se describe un incremento del riesgo trombótico (RR de 1,67 con IC 95%: 1,25-2,23; p= 0,01) del cisplatino frente a otros citostáticos. Así mismo el estudio PROTECHT sobre profilaxis ambulatoria en pacientes sometidos a quimioterapia muestra una incidencia de eventos tromboembólicos del 7% con cisplatino en monoterapia frente al 5,5 % con carboplatino y el 1,1 % con oxiplatino (5).
El embolismo coronario es un evento potencialmente letal, poco frecuente y puede ser la primera manifestación de una muerte súbita por lo que dicha entidad debe ser conocida y reconocida por el patólogo forense.
En ocasiones, como en nuestro caso, cuando el émbolo ocluye una arteria coronaria principal puede ser visible macroscópicamente durante la autopsia y disección cardíacas.
En otras ocasiones, cuando el material embólico se enclava en vasos de pequeño calibre (embolismo periférico) puede no ser reconocido en la autopsia macroscópica.
En caso de duda es preciso el estudio histopatológico complementario para diferenciar un verdadero émbolo coronario de una aterotrombosis, para determinar la vitalidad del émbolo, diferenciar un verdadero embolismo periférico de una embolización distal de una trombosis intracoronaria o para reconocer la extensión y localización del área de necrosis isquémica miocárdica.
Como en el resto de los casos de muertes de origen natural que llegan a los servicios de patología forense, el patólogo forense debe recabar y conocer los antecedentes clínicos de interés con los que contaba el fallecido y por tanto resulta esencial la revisión de la historia clínica antemorten que, en ocasiones, como en nuestro caso, orienta a estados protrombóticos.
En nuestro caso la autopsia no demostró signos de enfermedad tromoboémbolica sistémica arterial ni venosa, alteraciones coronarias ateroscleróticas, endocarditis, vegetaciones valvulares ni trombos intracavitarios, por lo que no se identificó ningún foco tromboembolígeno durante la práctica de la autopsia forense.
La fallecida se encontraba en intervalo libre de progresión y no presentaba otros factores de riesgo tromboembólicos, por lo que establecimos como factor protrombótico el tratamiento con cisplatino en monoterapia, estando bien documentado en la literatura médica la toxicidad vascular del cisplatino y el riesgo de eventos tromboémbolicos tanto en monoterapia como en combinación con otros antineoplásicos con una incidencia global del 10-12% (9) siendo más frecuentes los eventos tromboembólicos en el territorio venoso que en el arterial y existiendo escasa bibliografía sobre la asociación del tratamiento con cisplatino y embolismos coronarios.
Figura 1. Corazón. Nótese su aspecto globuloso y la distribución de la grasa epicárdica.
Figura 2. Imagen macroscópica donde se observa un tromboémbolo enclavado en el tronco coronario izquierda (flecha negra) ocluyendo la totalidad de la luz vascular.
Figura 3. Detalle del tromboémbolo coronario con oclusión total de la luz vascular. Arteria coronaria permeable sin presencia de placas de ateroma.
Figura 4. Figura 4. Detalle del tromboémbolo una vez retirado del tronco de la arteria coronaria izquierda.
Conflicto de Intereses
Los autores/as de este artículo declaran no tener ningún tipo de conflicto de intereses respecto a lo expuesto en el presente trabajo.
Fuentes de Financiación
Ninguna.
Bibliografía
- ↑Beltrame JF. Assessing patients with myocardial infarction and nonobstructed coronary arteries (MINOCA). J Intern Med.2013;273(2):182-5.
- ↑Shibata T, Kawakami S, Noguchi T et al. Prevalence, Clinical Features, and Prognosis of Acute Myocardial Infarction Attributable to Coronary Artery Embolism. Circulation. 2015 Jul 28;132(4):241-50.
- ↑Moreno-Torres Cocha V, Montero Hernández E. Embolia coronaria paradójica a través de un foramen oval permeable. . Rev Med Clin.2017;149 (4):183-184.
- ↑Mangariello BN, Payaslian M, Albornoz M et.al. Tromboembolia coronaria múltiple como causa de infarto agudo de miocardio. Rev Argent Cardiol.2010;78:255-258.
- ↑Muñoz Martín AJ, Salgado Fernández M, Martínez Marín V et al. Riesgo de ETV de los fármacos oncológicos.. Oncology Thrombosis Risk.2016;7:5-19.
- ↑Ito D, Shiraishi J, Nakamura T et al. Primary percutaneous coronary intervention and intravascular ultrasound imaging for coronary thrombosis after cisplatin-based chemotherapy. Heart Vessels 27, 634–638 (2012). https://doi.org/10.1007/s00380-011-0222-5.
- ↑Moore RA, Adel N, Riedel E, Bhutani M, Feldman DR, Tabbara NE et al. High incidence of tromboembolic events in patients treated with cisplatin-based chemotherapy. A large restrospective analysis. J. Clin Oncol. 2011; 29:3466-73.
- ↑Seng S, Liu Z, Chiu SK, Proverbs-Singh T, Sonpavde G, Choueiri TK et al. Risk of venous thromboembolism in patients with cancer treated with cisplatin: a systematic review and meta-analysis. J. Clin Oncol. 2012; 7:291-2.
- ↑Karabay KO, Yildiz O, Ayketin V. Multiple Coronary Trombi with cisplatin. J Invasive Cardiol.2014;26(2):E18-E20.
Correspondencia:
Manuel Alfonso Aparcero Fernández del Campo
Servicio de Patología Forense de Toledo
IMLCF de Ciudad Real y Toledo
E-mail: manuelaparcero@hotmail.com