Caso clínico
Prolapso de la válvula mitral y muerte súbita cardíaca
Mitral valve prolapse and sudden cardiac death

DOI:
10.59457/cmf.2025.28.01.cc01
CITAR EL ARTÍCULO
Garamendi PM, Minchón F, Larrondo FJ, Camacho R, Núñez S, Carrasco P, Serrano A, Vázquez I. Prolapso de la válvula mitral y muerte súbita cardíaca. Cuad Med Forense. 2025; 28(1):9-17. DOI: 10.59457/cmf.2025.28.01.cc01Cuad Med Forense. 2025; 28(1):9-17
Enviado: 02.12.24 | Revisado: 15.01.25 | Aceptado: 10.02.25
Resumen
Presentamos un caso clínico de muerte súbita en el adulto joven asociada con prolapso de la válvula mitral y hallazgos histopatológicos no específicos. El prolapso de la válvula mitral está considerado en general como un hallazgo patológico cardíaco no letal. No obstante, en los últimos años se ha venido relacionando esta entidad patológica con casos de muerte súbita en los que además del prolapso valvular se aprecian signos de atrialización de la válvula, degeneración mixoide y fibrosis miocárdica parcheada de predominio inferoanterior del ventrículo izquierdo y en músculos papilares se ha relacionado con la aparición de arritmias malignas. La mayor parte de los casos de PVM son esporádicos, aunque hay algunos casos publicados en grupos familiares.
Palabras clave: Muerte súbita cardíaca; Prolapso de la válvula mitral; Herencia; Disyunción anular; Fibrosis cardíaca; Arritmia.
Abstract
We present a clinical case of sudden death in a young adult associated with mitral valve prolapse and non-specific histopathological findings. Mitral valve prolapse is generally considered a non-lethal cardiac pathological finding. However, in recent years this pathological entity has been associated with cases of sudden death in which, in addition to valvular prolapse, signs of atrialization of the valve, myxoid degeneration and patchy myocardial fibrosis predominantly in the inferoanterior part of the left ventricle and papillary muscles are observed. Most cases of MVP are sporadic, although there are some cases reported in familial groups.
Key words: Sudden cardiac death; Mitral valve prolapse; Inheritance; Annular disyunction; Cardiac fibrosis; Cardiac arritmia.
INTRODUCCIÓN
El estudio de la muerte súbita en el contexto de la patología forense enfrenta al médico forense al reto de no solo descartar la existencia de signos de violencia o sospecha de criminalidad sino de identificar hallazgos patológicos capaces de producir el fallecimiento y su relación etiopatogénica con la muerte súbita del fallecido. Además, la correcta identificación de las posibles causas de la muerte sirve a cardiólogos y genetistas clínicos para orientar el estudio genético en el caso índice y el screening fenotípico de los familiares de primer grado. En cuanto al estudio genético, es importante orientarlo y seleccionar los genes a estudiar para mejorar la rentabilidad diagnóstica, disminuyendo la identificación de variantes inciertas (no concluyentes) sin utilidad clínica.
El prolapso valvular mitral (PMV) es una alteración que suele ser benigna, aunque se han descrito casos asociados a arritmias ventriculares complejas e incluso muerte súbita. El PVM puede ser una alteración cardiovascular única (PVM no sindrómico), que es la forma más frecuente, o una de las manifestaciones presentes en algunas enfermedades sindrómicas.
DESCRIPCIÓN DEL CASO CLÍNICO
Se presenta un caso de muerte súbita ocurrido durante el sueño de un varón de 28 años de edad con antecedentes familiares de reparación valvular de su padre por prolapso de la válvula mitral. El fallecido carecía de otros antecedentes somáticos de interés.
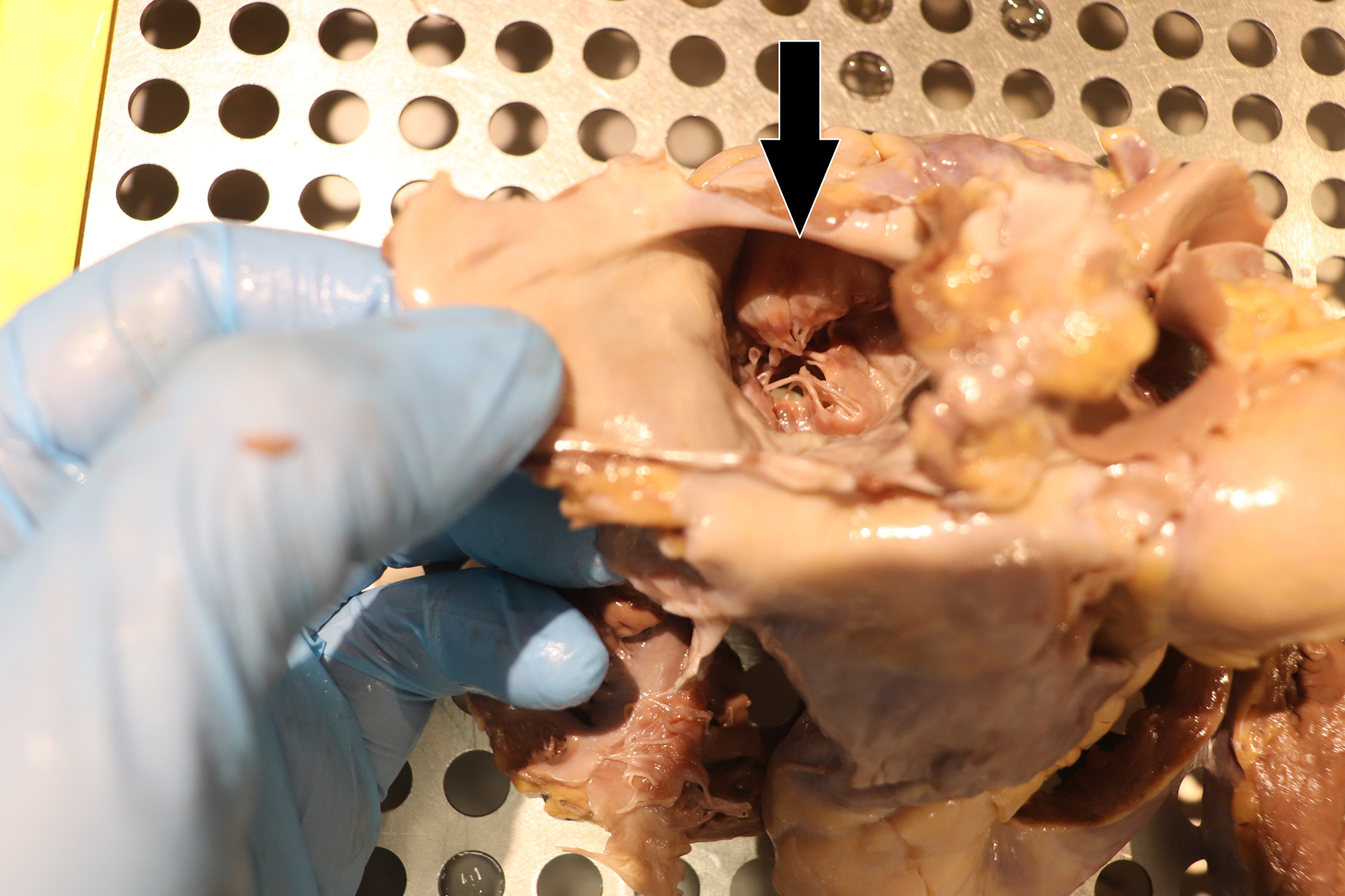
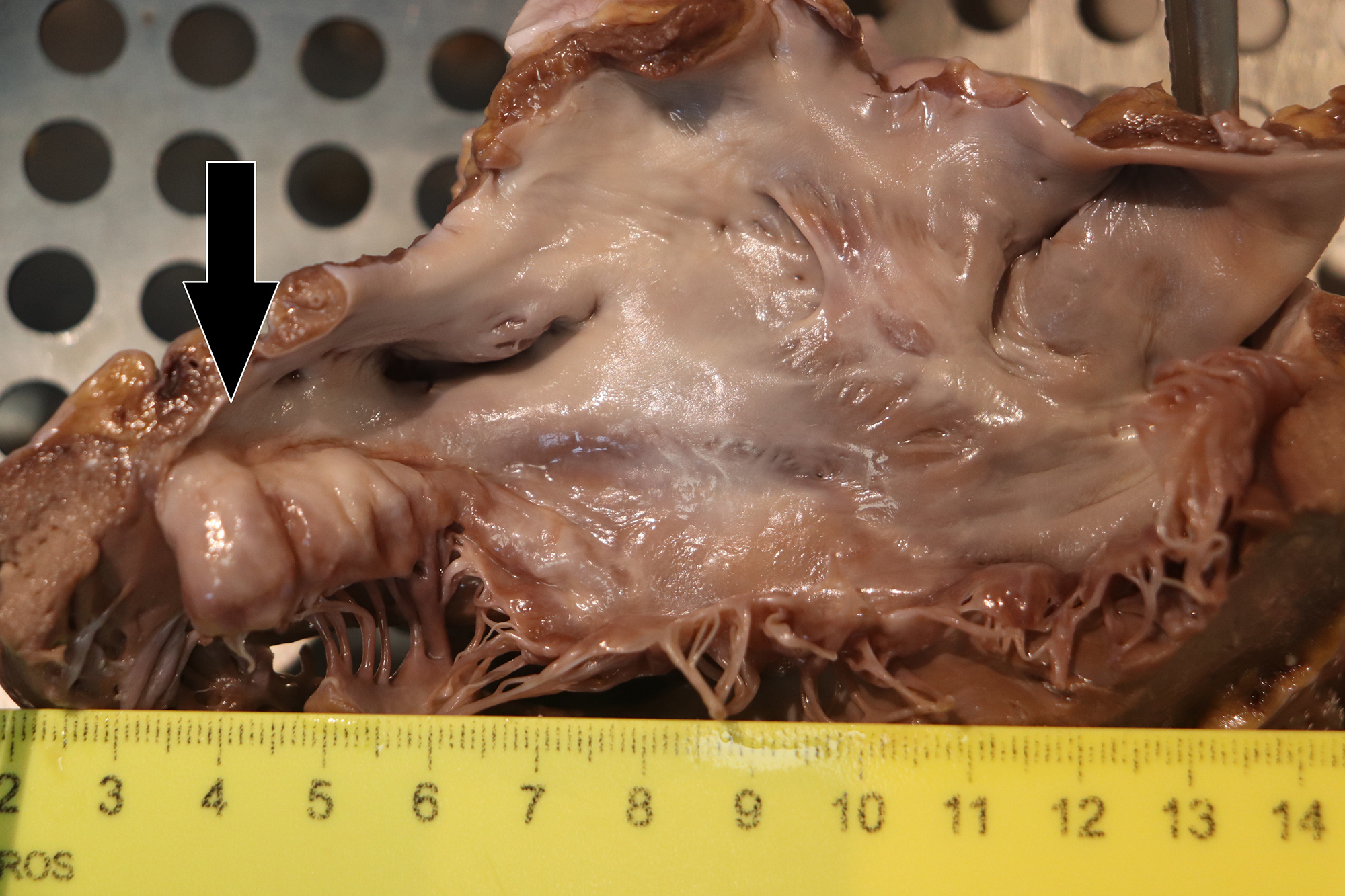
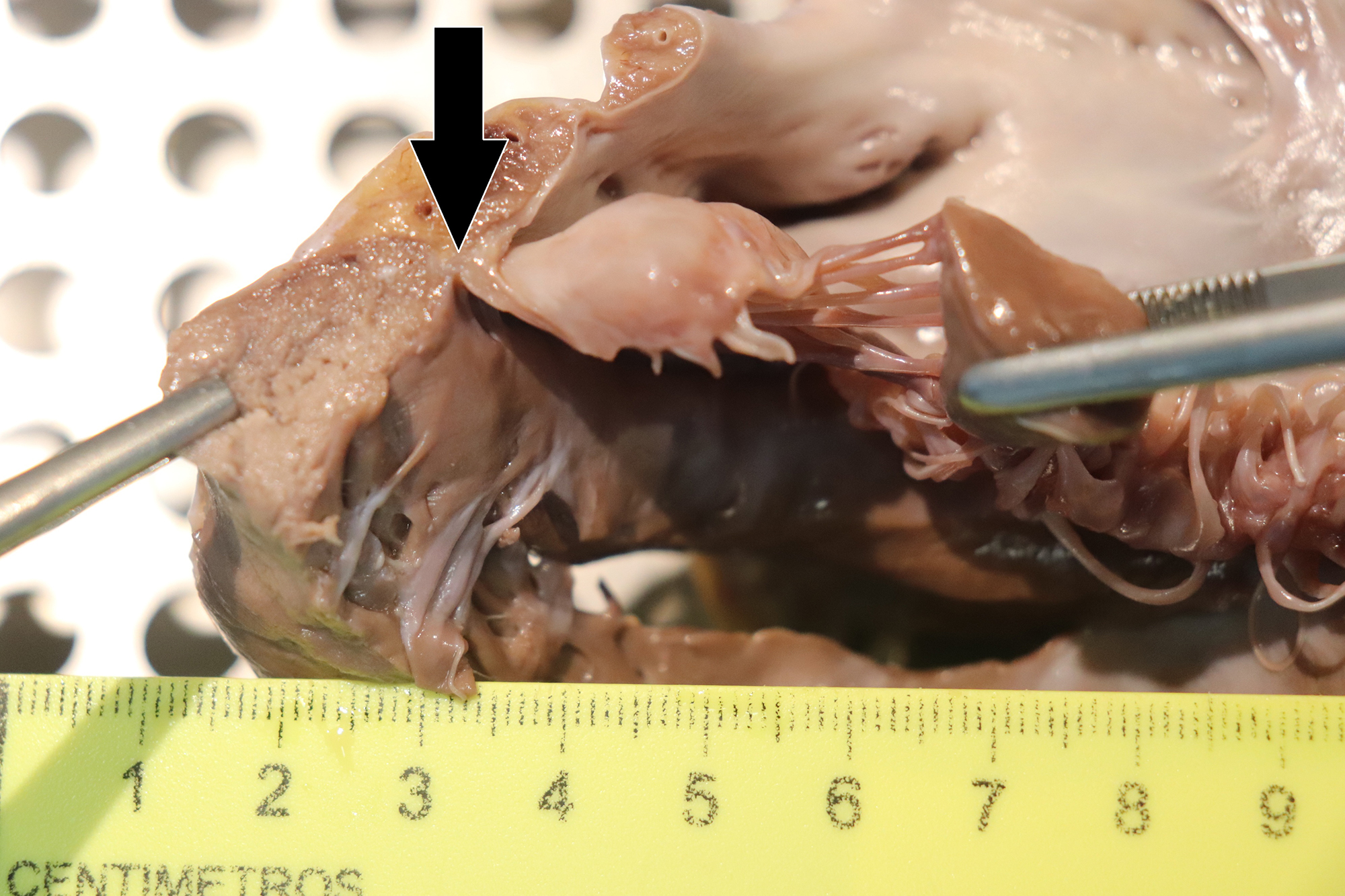
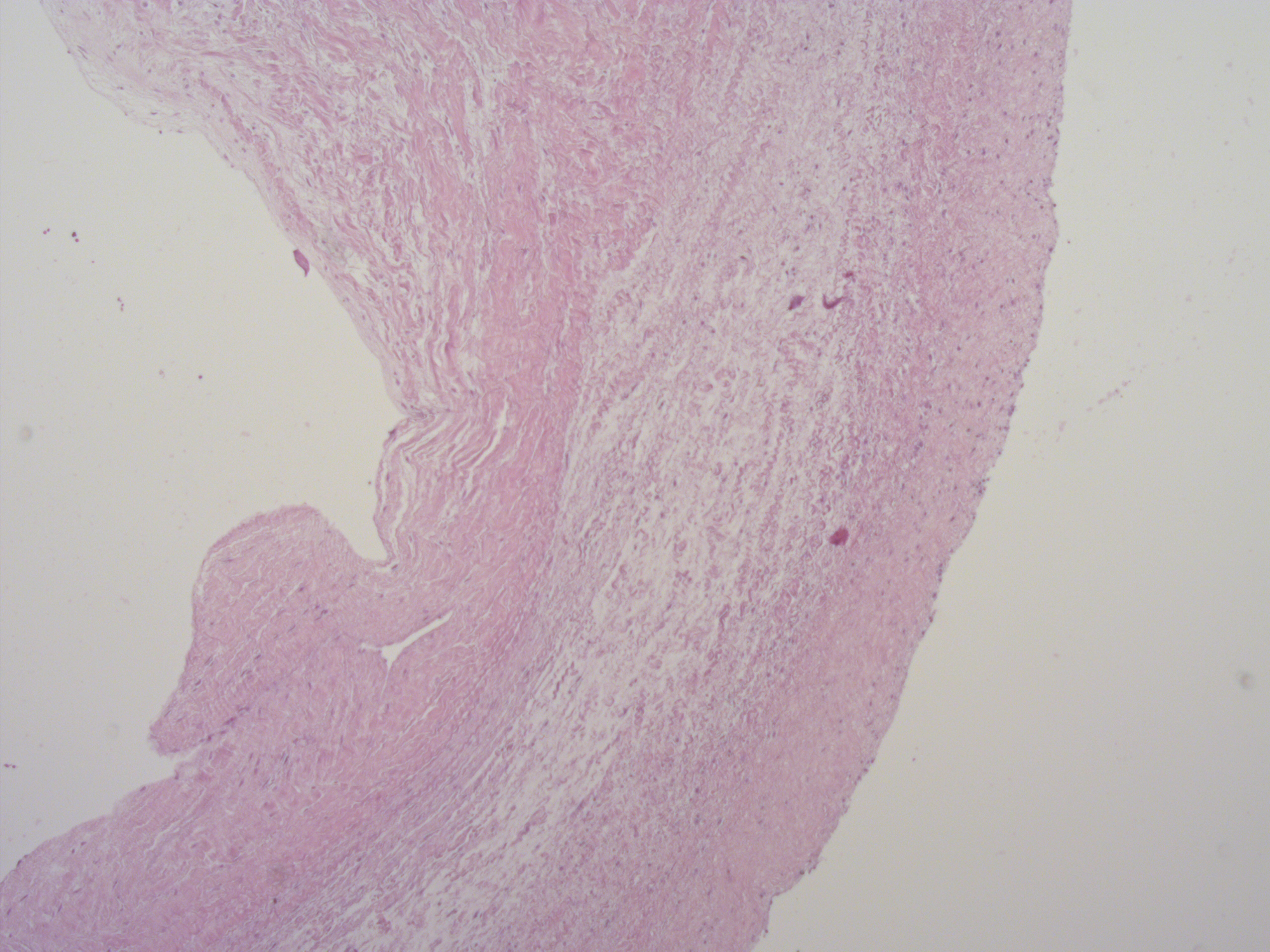
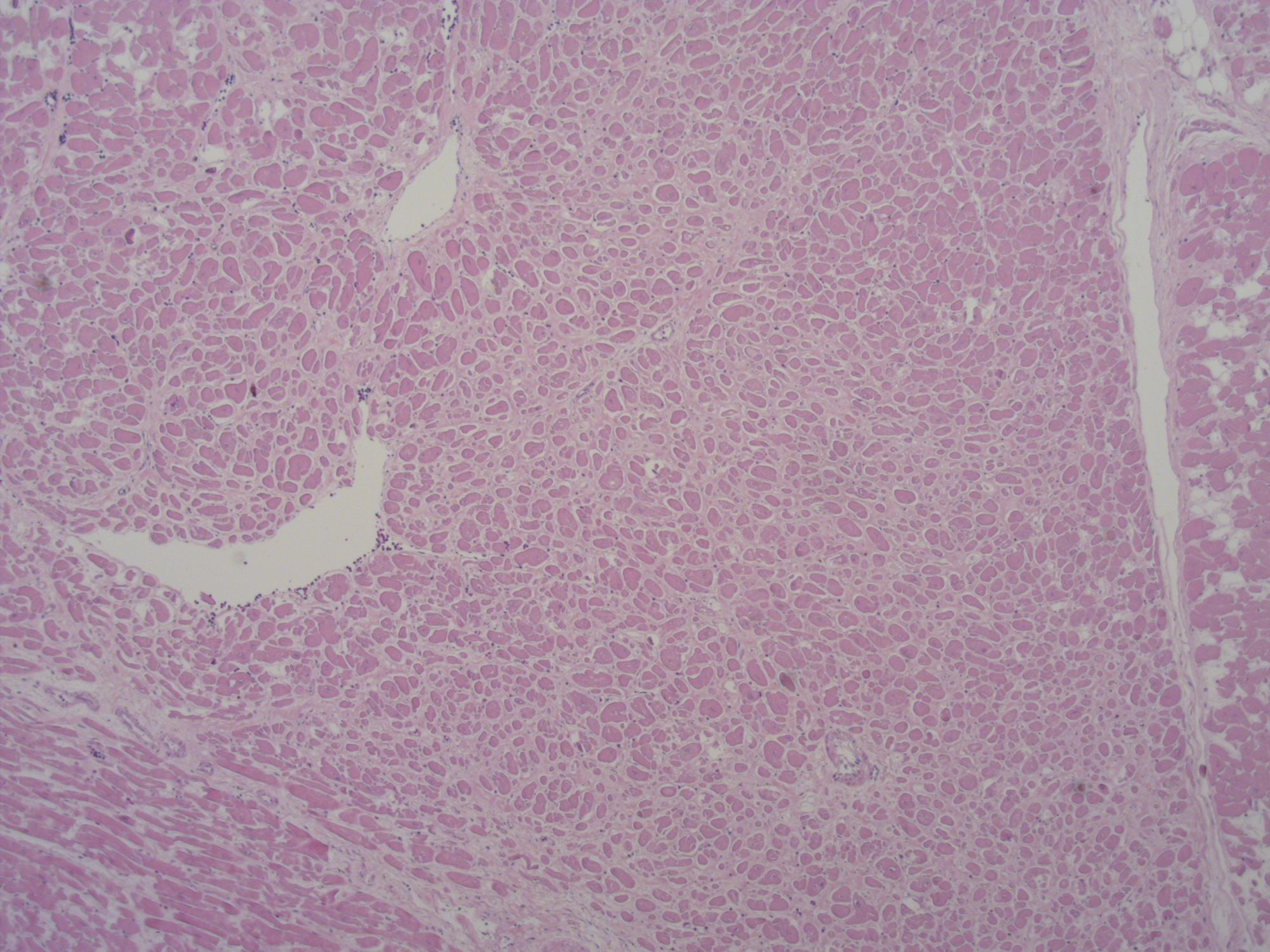
La autopsia médico legal practicada identificó macroscópicamente la presencia de congestión visceral generalizada y signos de valvulopatía mitral sin otros hallazgos relevantes. El corazón de 410 gr tras la fijación en formol presentaba un grosor de ventrículo izquierdo de 1,3 cm, tabique de 1,3 cm y ventrículo derecho 0,3 cm. Para su estudio se siguieron las guías de la Asociación Europea de patología cardiovascular (1). Se apreció imagen “en paracaídas” de la válvula mitral con abombamiento más marcado en la valva posterior y engrosamiento de las cuerdas tendinosas sugestivos de prolapso de la válvula mitral mixoide (IMAGENES 1 a 3). El anillo mitral no presentó signos aparentes de atrialización o disyunción del anillo mitral. El estudio histopatológico en cerebro identificó únicamente edema perivascular y pericelular sin otras patologías y en corazón se identificaron leve ateromatosis de arteria coronaria izquierda y descendente anterior y leve hiperplasia intimal de la coronaria derecha y descendente posterior. El estudio de la válvula mitral evidenció cambios por degeneración mixoide en ambas valvas (imagen 4). En el miocardio del ventrículo izquierdo se apreciaron múltiples focos pequeños de fibrosis parcheada de predominio intersticial (IMAGEN 5).
Imagen 1. Vista de válvula mitral desde aurícula izquierda. Nótese el velo prolapsado.
Imagen 2. Detalle de válvula mitral abierta tras fijación. Se aprecia morfología engrosada y en paracaídas del velo posterior y engrosamiento de las cuerdas tendinosas propios del PVM mixoide.
Imagen 3. Detalle de válvula mitral en la que se aprecia la zona de anclaje del anillo mitral sin claros signos de atrialización o disyunción anular mitral.
Imagen 4. Degeneración mixoide en valva (Tinción H/E x5)
Imagen 5. Fibrosis miocárdica intersticial parcheada (Tinción HE x5)
El estudio toxicológico identificó la presencia de ácido 11-nor-delta9-tetrahidrocannabinol-9-carboxílico (THC-COOH) en concentración de 12,8 ng/mL en sangre y diversos compuestos cannabinoides en orina. El compuesto hallado en sangre es un metabolito inactivo del delta-9-tetrahidrocannabinol (THC), principio activo de las preparaciones de la planta Cannabis sativa, variedad índica.
El caso fue compartido con el grupo de estudio de Cardiopatías Familiares del Hospital Juan Ramón Jiménez de Huelva. Se decidió realizar estudio genético sobre muestra de sangre del fallecido y estudio fenotípico de familiares. El padre del fallecido había sido intervenido de un prolapso de la válvula mitral. El estudio fenotípico de los restantes familiares no identificó nuevos casos de alteraciones valvulares u otras alteraciones ecográficas o electrocardiográficas.
El estudio genético se realizó en Reference Laboratory mediante el panel de secuenciación Twist Bioscience® for Illumina® Exome 2.5 Panel, en el secuenciador NovaSeq ™ (Illumina). Las variantes de interés se identificaron tras enriquecimiento usando DRAGEN Enrichment, Version 3.8.4. La anotación y filtrado de las variantes se llevó a cabo mediante RefLabDB (base de datos y pipeline propio). Las bases de datos utilizadas para el análisis de las variantes fueron: gnomAD, EXAC, 1000 Genomes, Human Gene Mutation Database (HGMD versión 2022.4), ClinVar, y LOVD. La clasificación de las variantes se realizó en base a las recomendaciones del American College of Medical Genetics and Genomics (ACMG) (2) y y Association for Clinical Genomic Science ACGS (3). Se analizaron los genes asociados a arritmias y muerte súbita sin cardiopatía estructural. Dados los antecedentes familiares y la sospecha de PVM maligno, también se incluyeron los genes asociados a PVM no síndrómico (DCHS1, DZIP1 y FLNA) y trastornos relacionados (Síndrome de Marfan y Loeys-Dietz). El estudio también incluyó el análisis del ADN mitocondrial. El estudio de deleciones/duplicaciones (CNVs, de sus siglas en inglés Copy Number Variations) solamente se pudo realizar en los genes nucleares de los cromosomas autosómicos.
No se identificaron variantes patogénicas o probablemente patogénicas en el caso índice, sólo se identificó la presencia de una variante de significado clínico incierto en el gen TNNI3K (NM_015978.3). (Variante identificada: c.334-3C>G p.?). Esta variante no ha sido descrita en la literatura científica ni en las bases de datos consultadas, por lo que se desconoce la implicación clínica que puede tener. Por tanto, desde el punto de vista genético, el resultado molecular obtenido no permitió confirmar ni descartar que se tratase de un caso de PVM o arritmia de causa genética.
DISCUSIÓN
El prolapso de la válvula mitral (PVM) se define como el desplazamiento durante la sístole de una o ambas valvas de la válvula mitral al menos 2 mm por encima del plano del anillo valvular en vista sagital (4,5). Fue descrito originalmente por Barlow en 1960 (6) y se describen dos formas principales:
- PVM por degeneración mixoide o enfermedad de Barlow. Presenta un exceso tisular con engrosamiento y elongación de cuerdas tendinosas, afectación de ambas valvas con aspecto engrosado, dilatación del anillo valvular y ocasionalmente calcificaciones.
- PVM debido a deficiencia fibroelástica. Presenta por el contrario adelgazamiento y elongación de las cuerdas tendinosas y las valvas traslúcidas. Normalmente no asocian dilatación del anillo valvular y suelen tener afectación incompleta. Esta segunda suele ser la forma más habitual y se observa en población de mayor edad (7).
El PVM es una de las anomalías valvulares cardíacas más comunes afectando a un 2 a 3% de la población general con un leve predominio en el sexo femenino. En ausencia de insuficiencia y regurgitación su pronóstico en la mayor parte de casos suele ser benigno, pero existe un reducido grupo de pacientes afectos de PMV que presentan un elevado riesgo de presentar arritmias cardíacas malignas (5).
Estudios genéticos.
La mayor parte de los casos de PVM son esporádicos, aunque hay algunos casos publicados en grupos familiares. Se han podido identificar varios genes asociados con formas familiares del PVM con diversas formas de herencia. Recientemente, el gen que codifica para la proteína sarcomérica filamina C (FLNC), que también se asocia con otras miocardiopatías, se ha relacionado con formas arrítmicas bivalvares de PVM (7). También se ha relacionado con el gen Dachsous 1 (DCHS1), un miembro de la familia de las cadherinas (8). En general existe una probabilidad que puede llegar al 30 al 50% de afectación en familiares en primer grado de un caso índice. El PVM es también más frecuente en pacientes afectos de otras enfermedades del tejido conectivo, como el síndrome de Marfan (75%), el síndrome de Loeys-Dietz (45%), síndrome de Ehlers-Danlos (6%), osteogénesis imperfecta o poliquistosis renal. En la actualidad, el estudio genético de rutina fuera de los casos asociados con síndromes o en los casos familiares no estaría justificado (8).
Relación con muerte súbita cardíaca.
El PVM se observa en una proporción de casos de muerte súbita cardíaca (MSC) en jóvenes que oscila entre el 0% y el 24% (8). La forma mixoide se observa en el 4% de las MSC en jóvenes y en el 13% en el caso de mujeres (8). En los casos en los que se ha relacionado la MSC con el PVM los fallecidos han sido fundamentalmente jóvenes, con variante mixoide y sin antecedentes patológicos o factores de riesgo cardiovascular (9).
Clínicamente se ha podido identificar un pequeño grupo de pacientes afectos de PVM que sufren arritmias malignas. Suele tratarse de mujeres, con PVM en ambas valvas y focos ectópicos localizados en el tracto de salida del ventrículo izquierdo y en músculos papilares (10). Estos datos clínicos se han correlacionado con los hallazgos en estudios de imagen e histológicos en los que se ha identificado focos parcheados de fibrosis de reemplazo e hipertrofia de miocardiocitos de localización y características distintas de las observadas en cuadros isquémicos, que por contra suelen ser más compactos y confluyentes (7). Se ha propuesto la hipótesis de que la tensión mecánica a la que somete el prolapso valvular a través de las cuerdas tendinosas a los miocardiocitos de la zona inferoanterior del ventrículo izquierdo y de los músculos papilares provoca una reacción inflamatoria que acaba generando a largo plazo los cambios histológicos descritos (11). Los cambios de fibrosis y en las células de Purkinje asociados pueden explicar el desarrollo de focos de extrasístole que actuarían como precipitantes de arritmias malignas. Se ha podido observar, además, que en caso de regurgitación mitral la fibrosis de reemplazo se observa en los casos en que se asocia con PVM y no en otras causas de insuficiencia valvular, lo que refuerza el mecanismo fisiopatológico descrito (5).
En los estudios complementarios de este caso clínico se identificó también la presencia en sangre de THC-COOH, metabolito inactivo del THC. El THC y sus metabolitos se ha relacionado en sus formas activas con la estimulación de receptores CB1 y CB2 a nivel miocárdico y plaquetar y con la precipitación de episodios de arritmia cardíaca y/o trombosis coronarias. Los dos compuestos activos principales son el THC, con una vida media en sangre de 2 a 57 horas y su metabolito activo principal, el 11-hidroxi-THC, con una vida media de 12 a 36 horas. El THC-COOH tiene una vida media de entre 1 a 6 días . Por tanto, cabe interpretar en este caso que el consumo de derivados cannábicos no se produjo en los momentos cercanos al fallecimiento y en ausencia de compuestos activos su papel como precipitante de arritmias sería muy improbable (12, 13, 14).
Relación entre degeneración mixoide en ambas valvas, arritmias malignas y disyunción anular.
La disyunción valvular mitral (DVM) es una anormalidad estructural de origen incierto consistente en una separación anormal entre el anillo valvular mitral (sitio donde se inserta la válvula) y la pared posterolateral basal del miocardio ventricular, que es la región en la que debe implantarse normalmente. El anillo valvular mitral normal se localiza en el límite entre las paredes auricular y ventricular. De hecho, el anillo fibroso de la válvula se asienta mediante puentes fibrosos a modo de raíces en el miocardio ventricular (15, 16). En la DVM la localización del anillo fibroso mitral se halla por encima del límite aurículo-ventricular y se observa en la zona del anillo correspondiente a la valva posterior de la mitral (17). Esta situación anómala del anillo fibroso produce una inestabilidad del mismo durante los movimientos de sístole y diástole que conduce a su desplazamiento anómalo y la tensión del aparato valvular. En un 32% de los casos en los que se identifica la presencia de DVM se observa la existencia de PVM y en el caso del PVM de variante mixoide esta proporción alcanza el 51%. Se ha propuesto la posibilidad de que esta anomalía del anillo pueda estar detrás de la aparición de la degeneración del aparato valvular y del PVM (8). La identificación de la DVM en el estudio necrópsico puede ser compleja y las medidas del desplazamiento del anillo pueden ser difíciles de comparar con las medidas obtenidas en estudios ecocardiográficos en sujeto vivos.
La DAM fue descrita en 1981 por Bharati et al y más tarde estudiada más sistemáticamente por Hutchins et al en 1986. El estudio de Hutchins puso de manifiesto la relación entre la DVM y el PVM (18). Más adelante Basso et al y Sheppard et al confirmaron la relación entre la DVM y las forma arrítmicas del PVM. Estudios posteriores han confirmado la relación entre la DVM, las formas arrítimicas del PVM y la aparición de focos de fibrosis miocárdica en el ventrículo izquierdo (19). La extensión total de la disyunción en estudios de ecografía parece ser un factor significativo, de modo que los pacientes con DVM de más de 8,9 mm se relacionan con la aparición de arritmias malignas (20).
En las guías de la Asociación Europea de Patología Cardiovascular para la investigación de autopsias por muerte súbita cardíaca se incluyen unas guías relativas al grado de valor diagnóstico de determinados hallazgos patológicos como causa de muerte súbita cardíaca. La existencia de degeneración mixoide de la válvula mitral con dilatación auricular y fibrosis miocárdica en ventrículo izquierdo con cuerdas tendinosas intactas es considerada como una causa patológica altamente probable de muerte súbita cardíaca. En caso de ausencia de dilatación auricular o fibrosis miocárdica las guías consideran al prolapso de la válvula mitral como un hallazgo patológico de valor diagnóstico incierto (1).
En el caso que presentamos se aprecia la existencia de una muerte súbita cardíaca en un hombre joven con antecedentes familiares de PVM y en el que se objetiva la presencia de PVM de tipo mixoide asociado con focos de fibrosis parcheada en músculos papilares y ventrículo izquierdo, sin otros factores de riesgo cardiovascular, signos isquémicos o síndromes clínicos asociados, pero sin signos claros de DVM. La interpretación del equipo multidisciplinar del caso sugiere que la causa de la muerte podría hallarse relacionada con el PVM siendo conveniente el estudio fenotípico del grupo familiar y proponiendo la práctica de estudio genético para descartar variantes patogénicas conocidas.
CONCLUSIONES
El prolapso de la válvula mitral, aunque habitualmente es un hallazgo patológico benigno, puede en algunos casos estar relacionado con la causa de una muerte súbita cardíaca.
La coexistencia en un paciente de prolapso de la válvula, degeneración mixoide, disyunción anular y fibrosis miocárdica parcheada de predominio inferoanterior del ventrículo izquierdo y en músculos papilares se ha relacionado con la aparición de arritmias malignas.
Los estudios genéticos y fenotípicos familiares en unidades de cardiología especializadas pueden ayudar a identificar nuevos casos en el grupo familiar y a prevenir la aparición de nuevos casos de muerte súbita asociados con PVM.
El estudio médico forense debe recordar la importancia de una correcta identificación del PVM en el examen macroscópico, así como la de completar éste con un estudio histopatológico en el que se identifiquen otros hallazgos relevantes para el estudio cardiológico como la disyunción del anillo valvular, la extensión de la posible degeneración mixoide y la presencia de fibrosis miocárdica, así como su localización y la extensión de la misma.
AGRADECIMIENTOS
A los doctores Ana Manovel y Javier Mendoza por su colaboración en el estudio de este caso clínico.
CONFLICTO DE INTERESES
Los autores/as de este artículo declaran no tener ningún tipo de conflicto de intereses respecto a lo expuesto en el presente trabajo.
FUENTES DE FINANCIACIÓN
Ninguna.
BIBLIOGRAFÍA
- ↑Guidelines for autopsy investigation of sudden cardiac death: 2017 update from the Association for European Cardiovascular Pathology
- ↑Richards S, Aziz N, Bale S et al. Standards and guidelines for the interpretation of sequence variants: a joint consensus recommendation of the American College of Medical Genetics and Genomics and the Association for Molecular Pathology. Genet Med.2015;17(5):405-24. doi: 10.1038/gim.2015.30. Epub 2015 Mar 5. Disponible en: https://pmc.ncbi.nlm.nih.gov/articles/PMC4544753/.
- ↑Ellard S, Baple EL, Berry I et al. ACGS best practice guidelines for variant classification 2020: association for clinical genetics science (ACGS), 2020. Available: https://www.acgs.uk.com/quality/best-practice-guidelines/#VariantGuidelines
- ↑Sheppard M. Practical cardiovascular pathology. 3Rd edition. CRC Press. Boca Ratón, FL. 2022.
- ↑Kitkungvan D, Nabi F, Kim RJ et al. Myocardial Fibrosis in Patients With Primary Mitral Regurgitation With and Without Prolapse. J Am Coll Cardiol 2018;72:823–34.
- ↑Vriz O, Landi I, Eltayeb A et al. Mitral Valve Prolapse and Sudden Cardiac Death in Athletes at High Risk. Curr Cardiol Rev. 2023;19(3):e201222212066
- ↑Battaglia V, Santangelo G, Bursi F et al, Arrhythmogenic Mitral Valve Prolapse and Sudden Cardiac Death: An Update and Current Perspectives. Curr Probl Cardiol.2013;48(7):101724.
- ↑Sabbag A, Essayagh B, Ramírez-Barrera JD, Basso C et al. EHRA expert consensus statement on arrhythmic mitral valve prolapse and mitral annular disjunction complex in collaboration with the ESC Council on valvular heart disease and the European Association of Cardiovascular Imaging endorsed, by the Heart Rhythm Society, by the Asia Pacific Heart Rhythm Society, and by the Latin American Heart Rhythm Society. Europace.2022;24:1981-2003
- ↑Spartalis M, Tzatzaki E, Spartalis E et al. Mitral valve prolapse: an underestimated cause of sudden cardiac death—a current review of the literature. J Thorac Dis 2017;9(12):5390-5398
- ↑Sriram CS, Syed FF, Ferguson E et al. Malignant Bileaflet Mitral Valve Prolapse Syndrome in Patients With Otherwise Idiopathic Out-of-Hospital Cardiac Arrest. J Am Coll Cardiol 2013;62:222–30
- ↑Korovesis TG, Koutrlou-Sotiropoulou P, Katritsis DG. Arrhytmogenic mitral valve prolapse. Arrhythmia & Electrophysiology Review 2022;11:e16.
- ↑Molina DK. Handbook of forensic toxicology for medical examiners. Boca Raton FL CRC Press.2010. 359p
- ↑Karch SB, Drummer OH. Karch´s Pathology of drug abuse. Fifth Edition. Boca Raton:CRCPRess.2016. 906p
- ↑Drummer OH, Gerostamoulos D, Woodford NW. Cannabis as a cause of death: a review. Forensic Sci Int.2019;298:298-306.
- ↑Lee A, Jin C, Fan Y, et al. Functional implication of mitral annular disjunction in mitral valve prolapse. A Quantitative Dynamic 3D Echocardiographic Study. JACC Cardiovasc Imaging. 2017;10(12):1424-1433. doi: 10.1016/j.jcmg.2016.11.022.
- ↑Enríquez-Sarano M. Mitral Annular Disjunction The Forgotten Component of Myxomatous Mitral Valve Disease. JACC Cardiovasc Imaging. 2017;10(12):1434-6. https://doi.org/10.1016/j.jcmg.2017.03.001
- ↑Hernández K, Agudelo-Uribe JF, Ramírez-Barrea JD et al. Disyunción del anillo mitral como marcador de riesgo en prolapso de válvula mitral. Arch Cardiol Mex. 2021;91(3):347-354
- ↑Basso C, Ilicet S, Thiene G, Perazzolo Marra M. Mitral Valve Prolapse, Ventricular Arrhythmias, and Sudden Death. Circulation. 2019;140:952–964.
- ↑Perazzolo M, Basso C, De Lazzari M et al. Morphofunctional Abnormalities of Mitral Annulus and Arrhythmic Mitral Valve Prolapse. Circ Cardiovasc Imaging. 2016;9:e005030. DOI: 10.1161/CIRCIMAGING.116.005030.
- ↑Zhu L, Chua YL. Mitral Annular Disjunction: Clinical Implications and Surgical Considerations. Cardiol Res. 2023 Dec; 14(6): 421–428.
Correspondencia:
Pedro M Garamendi
IMLCF de Huelva
E-mail: imanolgaramendi@gmail.com