Caso clínico
Shock séptico por Streptococcus pyogenes en un niño. ¿Es posible el diagnóstico en patología forense?
Septic shock by Streptococcus pyogenes in a child. Is diagnosis possible in forensic pathology?
Cuad Med Forense 2017;23(1-2):35-40
Recibido: 14 de Febrero de 2017; Aprobado: 30 de Mayo de 2017
RESUMEN
El shock séptico es el final de numerosos procesos infecciosos que ponen en peligro la vida y que son catalogados como muertes súbitas, de mayor repercusión legal en niños y adultos jóvenes, por lo que son objeto de autopsias forenses. Normalmente son consecuencia de patógenos que en general producen enfermedades leves, pero que en determinadas circunstancias pueden evolucionar a cuadros graves que terminan en el fallecimiento y pueden plantear problemas médico-legales, sobre todo en su detección y diagnóstico. Presentamos el caso de un varón de 20 meses de edad que, tras un cuadro banal de herida en el pie, evolucionó hasta shock séptico y fallecimiento a consecuencia de sepsis por Streptococcus pyogenes, como se evidenció en estudios complementarios especiales post mortem con los que no está familiarizado el patólogo forense
Palabras clave: Shock séptico; Sepsis; Streptococcus pyogenes; Fascitis necrotizante
ABSTRACT
Septic shock is the final common route of numerous life-threatening infectious processes, which are classified as sudden deaths of major legal repercussion in children and young adults and are the subject of forensic autopsies. They are usually the result of pathogens that usually have mild and banal diseases, but in certain circumstances can evolve into severe conditions that end in death and can pose medical problems, especially in detection and diagnosis. We present the case of a 20-month-old male who, after a common foot injury, evolved to septic shock and death as a consequence of streptococcus pyogenes sepsis, as evidenced in special postmortem studies with which the forensic pathologist is unfamiliar.
Key words: Septic shock; Sepsis; Streptococcus pyogenes; Necrotizing fascitis
INTRODUCCIÓN
El shock es el final común de algunos procesos clínicos potencialmente mortales, entre ellos las hemorragias graves, los traumatismos y las quemaduras extensas, los infartos de miocardio extensos y la septicemia microbiana. El shock se caracteriza por una hipoperfusión sistémica debida a una reducción del gasto cardíaco o del volumen sanguíneo circulante. Produce hipotensión seguida de deterioro de la perfusión hística y de hipoxia celular.
Si bien en la práctica usual el shock hipovolémico es el más frecuente a consecuencia de graves accidentes de tráfico, precipitaciones, heridas por arma blanca o de fuego, etc., el shock séptico a consecuencia de infecciones virulentas ha cobrado importancia en los últimos años.
El shock séptico es la causa más frecuente de muerte en las unidades de cuidados intensivos. La mayor parte de los casos de shock séptico se deben a bacilos gramnegativos productores de endotoxinas. Las moléculas análogas de las paredes de las bacterias grampositivas y los hongos también pueden originar un síndrome de shock séptico1.
En el caso que nos ocupa, el causante del fallecimiento fue Streptococcus pyogenes, productor tanto de infecciones superficiales en la piel (procesos banales) como de procesos invasivos que cursan con grave sintomatología y que pueden terminar con la vida del afectado (shock séptico), dificultando el diagnóstico post mortem.
ETIOPATOGENIA Y PRESENTACIÓN DEL CASO
Los estreptococos son bacterias grampositivas de forma elíptica u oval, anaerobios facultativos, que se disponen a pares o en cadena por la existencia de puentes de pared celular. Forman un grupo muy heterogéneo, siendo algunos saprófitos, otros forman parte de la flora normal y se comportan como oportunistas, y algunos son patógenos y producen infecciones diversas2.
Dentro de la clasificación de los estreptococos se encuentra S. pyogenes. Son estreptococos beta hemolíticos que se encuentran habitualmente en la mucosa nasal o faríngea del 5-10% de las personas sanas2. Es uno de los más importantes patógenos encontrados en la práctica médica, siendo muy común en la medicina pediátrica3.
La acción patógena se debe a antígenos de superficie, fermentos y toxinas. Dentro de los cuadros clínicos encontramos:
- Inespecíficos: infecciones agudas de tipo piógeno. Puede producir, por acción directa, infecciones localizadas en la piel (piodermitis e impétigo), infecciones con localización visceral (meningitis, endocarditis) e infecciones generalizadas (sepsis estreptocócica a partir generalmente de heridas). El cuadro más frecuente es la faringitis estreptocócica, caracterizada por fiebre, cefalalgia, dolor de garganta y vómitos, con infarto de los ganglios linfáticos regionales.
- Específicos: erisipela (inflamación de piel y tejido celular subcutáneo con fiebre, edema, eritema y rodete marginal de color rojo) y escarlatina (faringitis con erupción eritematopapulosa difusa).
- Procesos no supurados: fiebre reumática (después de una angina por reacción inflamatoria exudativa y proliferativa que ocurre en el tejido conectivo del corazón y las articulaciones) y glomerulonefritis aguda (después de infecciones de la piel o faringe, con hematuria, albuminuria, edema en la cara y las piernas, e hipertensión)2.
El estreptococo del grupo A produce una gran variedad de enfermedades que van desde las leves (impétigo y faringitis) hasta aquellas que causan riesgo para la vida del paciente (bacteriemia, fascitis necrotizante y síndrome de shock tóxico). Estas últimas constituyen las llamadas infecciones invasivas. El shock tóxico es un cuadro con mortalidad elevada que se manifiesta por shock séptico, eritema macular y fallo multiorgánico, siendo la proteína M la causante de la virulencia del estreptococo4.
El caso que presentamos se trata de un varón de 20 meses de edad, de raza árabe, que es remitido al servicio de patología en fin de semana procedente del Campo de Gibraltar por posible cuadro infeccioso o alérgico no especificado, aunque el médico forense que realiza el levantamiento tampoco descartaba un cuadro asfíctico no explicado por el examen externo. Su peso era de 12 kilos, con una talla de 77 cm. Había presentado un cuadro febril con tos hacía 2 días, acudiendo por esto al servicio de urgencias de su ambulatorio SAS, donde se le apreció además un cuadro de exantema morbiliforme generalizado con mayor distribución en el tronco, pero no se observaron adenopatías ni extensión a mucosas, por lo que el cuadro fue enjuiciado como exantema por viriasis y se le pautó como tratamiento antitérmicos (Dalsy® y Apiretal®), así como control antitérmico.
En el historial clínico ambulatorio que acompañaba el cadáver se pudo objetivar que el cuadro no era la existido otro cuadro similar que se relacionó con la vacunación de TBC, y que constaban episodios de repetición de catarro con mucosidad, tos y fiebre, así como varios episodios de amigdalitis en el año.
En el examen externo realizado en el servicio de patología forense se observaron cuatro electrodos adhesivos, dos de ellos en la región torácica superior y los otros dos en la región abdominal. Las uñas de las manos y los pies aparecían teñidas con henna de color marrón. Como datos de interés patológico presentaba:
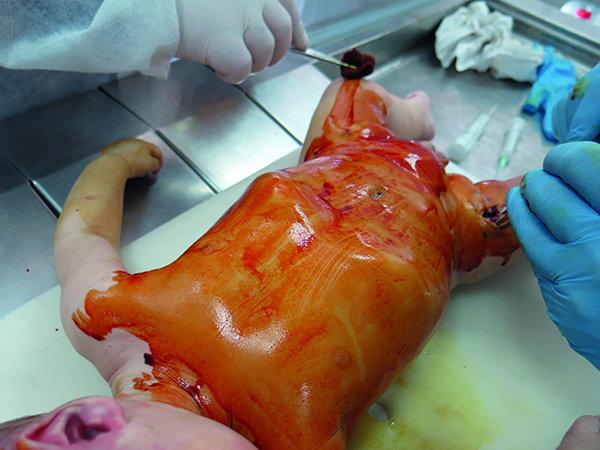
- Salida de líquido de color blanco y presencia de burbujas por fosas nasales con cianosis labial, a semejanza de un hongo de espuma de sumersión (Figura 1).
- No se observaron petequias conjuntivales ni lesiones traumáticas en la cara interna de los labios.
- Exantema cutáneo que se extiende en el tronco y las extremidades, tanto superiores como inferiores (Figuras 2 y 3).
- Ampollas cutáneas de contenido sanguinolento en el borde externo del pie izquierdo y en los dedos 5º y 1º del mismo pie (Figuras 4 y 5).
- Prepucio ligeramente inflamado, con retracción y exposición de glande, sin observarse signos de infección local, evidenciándose en la encuesta a los familiares que aportaron documentación clínica que un mes antes había sido circuncidado en Marruecos en un hospital quirúrgico y retornando a su domicilio habitual en el Campo de Gibraltar.
- No existían lesiones traumáticas, salvo una pequeña herida en el borde ungueal interno del primer dedo del pie izquierdo, cuña uña se encontraba recortada generosamente, al igual que las demás (Figura 5).

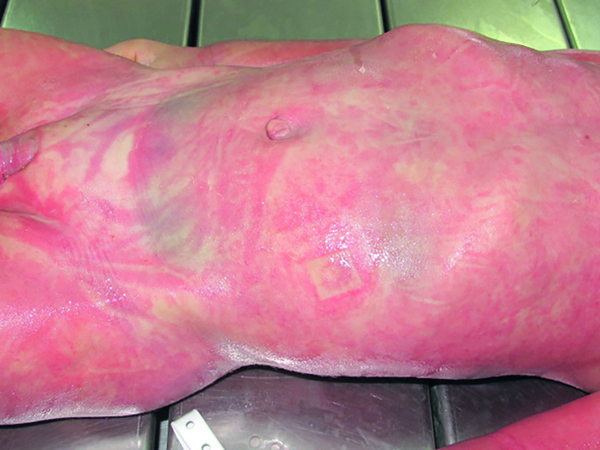


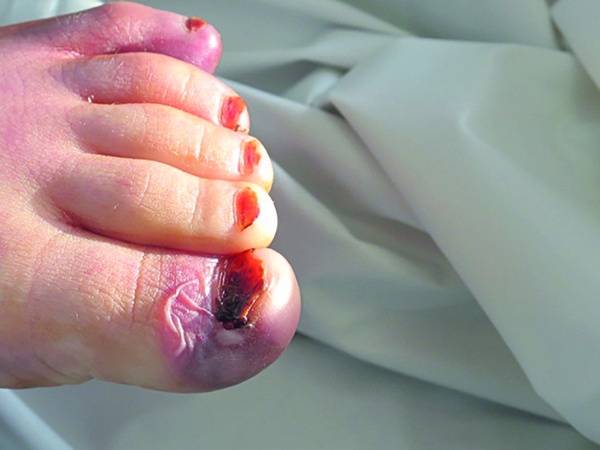
En el shock séptico por estreptococo se ha identificado en un 60% de los casos su origen en la piel o las mucosas, encontrándose en un 70% de los afectados fascitis necrotizante4. Este cuadro presenta una elevada mortalidad a consecuencia de su progresión hacia shock y fallo multiorgánico con elevada rapidez, dependiendo de la edad, la vacunación previa, las enfermedades concomitantes y el estado de nutrición.
DIAGNÓSTICO
El diagnóstico de certeza se basa en criterios histológicos. La confirmación histológica puede ser tardía, por lo que es importante una alta sospecha clínica. Además, la fiebre asociada a leucocitosis con desviación izquierda y elevación de la creatina fosfocinasa sugieren una infección profunda de tejidos blandos5.
En relación con el examen macroscópico de los órganos en la sala de autopsia, se encontraron congestión a nivel encefálico, petequias pulmonares en pleura visceral junto con parénquima edematoso (Figura 6), y líquido teñido de sangre con burbujas en la tráquea.

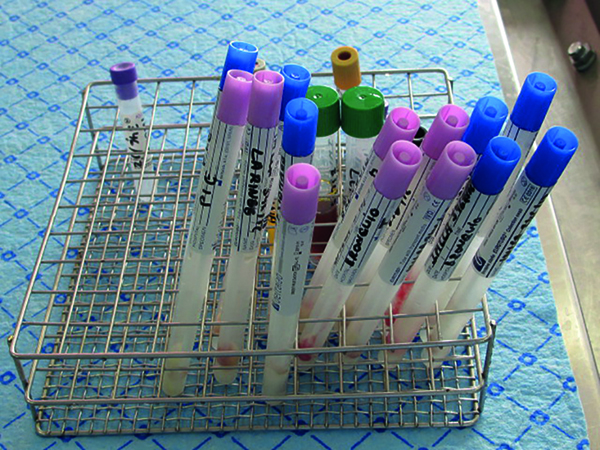
Para la práctica de los estudios complementarios se efectuó la toma de las muestras en el fallecido en condiciones asépticas, con esterilización de campos con povidona yodada, del instrumental con líquidos enzimáticos, y con utilización de material desechable para cada toma siguiendo protocolos de obtención inusuales para un médico forense, aunque descritos en la literatura científica6. El estudio comprendió:
- Humor vítreo para cronotanatodiagnóstico, que ofreció una data de muerte de 26 horas (con un margen de 3 por exceso y por defecto) previas a la toma realizada en el servicio de patología forense.
- Sangre en EDTA y fluoruro, orina, bilis y contenido gástrico, para estudios toxicológicos.
- Sangre (en citrato, fluoruro, SST y EDTA), para reacciones anafilácticas.
- Encéfalo, timo, corazón, pulmón, hígado, bazo, riñones, suprarrenales y estómago, para estudios histopatológicos en formaldehído al 4%.
- Muestras con hisopos en medio de cultivo bacteriológico (medio Amies) y de transporte vírico de fosas nasales, líquido cefalorraquídeo, ampollas y primer dedo del pie izquierdo, laringe, faringe, bronquiolos terminales derechos e izquierdos, y contenido gástrico, para estudios microbiológicos.
Los resultados histopatológicos de las muestras enviadas revelaron, con tinción de hematoxilina-eosina, la existencia de hígado de sepsis con infiltrados inflamatorios de linfocitos, células plasmáticas y polimorfonucleares neutrófilos a nivel portal y lobulillar.
Por otro lado, también se encontraron hallazgos compatibles con sepsis en los siguientes órganos:
- Tanto en el cerebro como en el cerebelo, representados por émbolos sépticos en vasos intraparenquimatosos y subaracnoideos.
- En los pulmones, con presencia de eritrocitos con líquido de edema en septos alveolares y los espacios alveolares, así como en el interior de los vasos de mediano y pequeño tamaño, presencia de émbolos sépticos con acúmulos de fibrina e infiltrado inflamatorio de linfocitos, macrófagos, polimorfonucleares neutrófilos y algún eosinófilo ocasional de microabscesos conformando un cuadro de coagulación intravascular diseminada.
- En los riñones se observó congestión de vasos intraparenquimatosos, así como en el interior de vasos sanguíneos de pequeño tamaño, y en los glomérulos la presencia de émbolos sépticos con acúmulos de fibrina y detritus enmarcados por un infiltrado inflamatorio de linfocitos, macrófagos y polimorfonucleares neutrófilos.
- En el timo se objetivaron igualmente numerosos vasos de pequeño calibre en cuyo interior se advirtieron émbolos sépticos.
- En el estómago se halló, en el interior de los vasos sanguíneos de pequeño tamaño de la submucosa, la presencia de émbolos de aspecto séptico.
- Además, se determinó congestión en cerebro, cerebelo, corazón, pulmón, bazo y suprarrenales. En el páncreas no se encontraron alteraciones histológicas relevantes.
Por otra parte, los estudios microbiológicos fueron informados como:
- Líquido cefalorraquídeo (LCR): no se detectaron antígenos de Neisseria meningitidis de los serogrupos A, B, C, Y y W135, Escherichia coli K1, Streptococcus pneumoniae, Haemophilus influenzae tipo b y estreptococos beta hemolíticos del grupo B mediante aglutinación en látex.
- Hisopo de faringe: se detectaron antígenos de S. pyogenes mediante inmunocromatografía.
- Cultivo de LCR, hisopo de pie y sangre de ampolla de pie: se aisló abundante S. pyogenes en cultivo puro.
- Sangre: se aisló abundante S. pyogenes junto con escasos contaminantes.
- Hisopos nasofaríngeos y de faringe, laringe, bronquio derecho e izquierdo: se aisló abundante S. pyogenes, junto con flora habitual de vías altas respiratorias y contaminantes.
- Cultivo de orina: se aislaron contaminantes.
- Hisopo de cavidad gástrica: se aisló flora habitual.
Así, la presencia de la bacteria en cultivo puro de LCR, hisopo de pie y sangre de la ampolla de pie, y su hallazgo en el resto de las muestras, fueron compatibles con un shock séptico y con el cuadro exantemático que se observó tanto en el acto del levantamiento como en la realización de la inspección externa en la sala de autopsias.
El estudio microbiológico de las muestras remitidas puso de manifiesto la presencia de S. pyogenes como causa del shock séptico, demostrándose la vía de entrada de la bacteria en la herida que presentaba el fallecido en el pie.
En el caso que nos ocupa, el diagnóstico fue post mortem, no sospechándose en vida el cuadro de sepsis en el fallecido.
CONCLUSIONES
Aunque S. pyogenes es un microorganismo habitual en la mucosa nasal y faríngea que puede no producir patología alguna, en ocasiones puede originar casos tanto leves como amenazantes para la vida.
Consideramos importante no solo cumplir la normativa de obtención y envío de muestras7, sino además tanto una estrecha colaboración con el microbiólogo de referencia como recoger todos los antecedentes médicos del fallecido, al objeto de realizar una autopsia completa, efectuar un examen externo detallado junto con la toma de muestras microbiológicas tras esterilización de la piel con yodo previamente al estudio de los órganos internos y en condiciones asépticas de instrumental, utilizando para ello material desechable de utilización única y esterilización enzimática del instrumental durante la autopsia para evitar posibles contaminaciones de las muestras, y su conservación en medio adecuado para bacterias y virus (Figuras 7 8 y 9), así como refrigerado para remisión a los laboratorios correspondientes en un tiempo no superior a 48 horas. Por otra parte, el estudio histopatológico de órganos diana en procesos sépticos pone de manifiesto la gravedad y la extensión del shock.

En el proceso objeto de análisis, el aislamiento en cultivo puro de la sangre de la ampolla del pie y del hisopo del pie tomado en la realización de la autopsia puso de manifiesto la existencia de una infección por S. pyogenes, siendo además el cultivo de LCR positivo también para la misma bacteria. Todo ello confirmó como origen de entrada de S. pyogenes la herida en el pie y la producción de una diseminación del mismo provocando un shock séptico que causó el fallecimiento del menor.
Debemos señalar, por último, la importancia de la detección post mortem de casos de shock séptico, así como su comunicación a las autoridades sanitarias, ya que contribuye a la prevención de brotes infecciosos en la población.
BIBLIOGRAFÍA
- Mitchell R, Cotran R. Trastornos hemodinámicos, trombosis y shock. En: Kumar V, Cotran R, Robbins S, editores. Patología humana. 7ª ed. Madrid: Elsevier; 2004. p. 79-102.
- Pumarola A. Streptococcus. En: Pumarola A, Rodríguez Torres A, García Rodríguez JA, Piédrola Angulo G, editores. Microbiología y parasitología médica. 2ª ed. Barcelona: Masson; 1992. p. 343-52.
- Zárate RA, Tejada GG, Tejedor G, Sanjur G. Enfermedad severa invasiva por estreptococo B hemolítico grupo A. Pediátr Panamá. 2005;34(2):76-81
- Cañas BS, González-Castro A, Miñambres E. Shock séptico estreptocócico asociado a lesión cutánea aislada. Revista Chilena de Medicina Intensiva 2006;21(2):83-6
- Rodríguez Lorenzo A, Midón Míguez J, Martelo Villar F. Síndrome del shock tóxico estreptocócico tras fascitis necrotizante por estreptococo pyogenes. Cirugía Plástica Ibero-Latinoamericana 2007;33(4):25762
- Fernández-Rodríguez A, Cohen M, Lucena J, Van de Voorde W, Angelini A, Ziyade N, et al. How to optimise the yield of forensic and clinical post-mortem microbiology with an adequate sampling: a proposal for standardisation. Eur J Clin Microbiol Infect Dis. 2015;34(5):1045-57
- Ministerio de Justicia. Orden JUS/1291/2010, de 13 de mayo, por la que se aprueban las normas para la preparación y remisión de muestras objeto de análisis por el Instituto Nacional de Toxicología y Ciencias Forenses. BOE 2010, nº 122, de 19 de mayo. p. 43476-80.
Los autores declaran no tener ningún conflicto de intereses.
Correspondencia:
Agustín Sibón Olano.
E-mail: agustin.sibon.ius@juntadeandalucia.es

