Original
Aproximación al análisis de los parámetros de valoración médico forense en relación con el síndrome de latigazo cervical en Vizcaya. Estudio retrospectivo de los años 1995, 1997, 1999, 2001 y 2002.
Approach to the analysis of the main characteristics of forensic evaluation regarding the Whiplash Syndrome after traffic accidents in Vizcaya. A retrospective study of expert reports during 1995, 1997, 1999, 2001 and 2002.
Cuad Med Forense. 2002; 9(32):19-34
Fecha de recepción: 10.FEB.03; Fecha de aceptación: 28.JUL.03
RESUMEN
Se presentan los resultados de una revisión realizada en la Clínica Médico Forense de Bilbao sobre expedientes médico forenses en los que se identificó el diagnóstico de latigazo cervical (whiplash associated disorders o WAD) tras accidentes de tráfico (400 casos). El objetivo del estudio se centró en definir los siguientes datos: características demográficas principales; características del accidente causante del trastorno; periodo de latencia entre el accidente y el diagnóstico clínico establecido; tiempo de curación admitido; tiempo de incapacidad admitido; y estado clínico residual al alta médico forense (secuelas). Se han investigado, también, posibles factores de mal pronóstico y se han intentado apuntar posibles diferencias interanuales entre los periodos estudiados.
Palabras clave: síndrome de latigazo cervical; accidentes de tráfico; medicina forense; Vizcaya; informe pericial.
ABSTRACT
We present a review of patients diagnosed of WAD (Whiplash Associated Disorders) after traffic accidents and examined in the Bilbao Forensic Medicine Department (400 cases). We aimed to define the following data: main demographic profiles, traffic accident profile, period of latency between the accident and clinical diagnosis; healing period, disability period and the clinical state remaining at the date of discharge. Also, we have investigated possible "yellow flags" and possible differences between annual periods.
Key words: whiplash syndrome; traffic accidents; forensic medicine; Vizcaya; expert reports.
INTRODUCCIÓN
El síndrome de latigazo cervical es una de las patologías más frecuentemente valoradas por los médicos forenses en los servicios de medicina forense de los distintos Institutos de Medicina Legal. En Bilbao, una reciente revisión de casos ha indicado que los accidentes de tráfico que motivan un esguince cervical constituyen la causa de en torno al 50% de los informes periciales solicitados al servicio de clínica médico forense (CMF).
Existen múltiples referencias bibliográficas relativas a las características generales de este trastorno, valoradas desde distintas perspectivas de la labor biomédica pericial o no: estudios epidemiológicos, estudios de patrones biomecánicos, estudios sobre alternativas terapéuticas para el tratamiento del trastorno, etc. Desde el punto de vista de la valoración pericial del trastorno existen unas pocas publicaciones que tratan la cuestión. La mayoría de ellas han sido realizadas sobre la base de las valoraciones elaboradas por médicos valoradores en la Medicina del Seguro. En nuestro país, existen unas pocas series, como la publicada por el Instituto de Medicina Legal de Aragón en su página web, que analizan las características de las valoraciones que sobre el esguince cervical realizan los médicos forenses.
Presentamos un estudio realizado sobre la base de un análisis retrospectivo de los expedientes médicos guardados en los archivos de la CMF de Bilbao. El objetivo de este estudio era intentar definir de una manera aproximada las características principales de los contenidos de los informes periciales que realizan los médicos forenses cuando han de valorar lesionados que han sufrido un accidente de tráfico y, como consecuencia de ello, un síndrome de latigazo cervical. Dadas las características de las fuentes documentales derivadas de la actividad médico forense, en la que múltiples factores extraclínicos pueden afectar a las valoraciones periciales y en las que los datos clínicos objetivos con los que han de realizarse las valoraciones a menudo son parciales o sesgados, no era probable que nuestros resultados fuesen útiles para definir el comportamiento real de esta entidad nosológica. Sin embargo, pese a sus limitaciones de origen, los resultados podrían ser útiles para intentar definir las características específicas del fenómeno en el campo pericial médico forense y, de esta manera, tal vez confirmar o descartar algunos mitos sobre las características de las valoraciones médico forenses en relación con el síndrome de latigazo cervical.
Por razones metodológicas, en este estudio hemos decidido utilizar el término de WAD o whiplash associated disorders o trastornos asociados con el latigazo cervical para agrupar en una única categoría diagnóstica a los pacientes estudiados. En la literatura médica, se manejan diversos términos para definir los mismos trastornos. Clasificaciones Internacionales de enfermedades como la CIE-10 utilizan el término esguince cervical, múltiples referencias bibliográficas utilizan también el término de síndrome de latigazo cervical y en la práctica clínica diaria se observan términos diagnósticos diversos, como síndrome cervical postraumático, cervicalgia, cervicobraquialgia, cervicodorsalgia, etc. Esta multiplicidad de términos, que en realidad hacen alusión a una misma entidad nosológica con expresión posiblemente en varios órganos y sistemas pero provocada por un mecanismo traumático común, ha sido tratada en 1995 por Spitzer et al [1]. En su publicación, motivada por una reunión de un grupo de expertos en Canadá auspiciada por la Quebec Task Force, se acuñó el término de WAD o whiplash associated disorders para intentar agrupar todas las anteriores categorías diagnósticas en una única categoría común. En dicha reunión se utilizó la siguiente definición del WAD o whiplash associated disorders o trastornos asociados con el latigazo cervical: «el whiplash o latigazo cervical es un mecanismo lesional de aceleración-desaceleración que transmite su energía al cuello. Puede ser el resultado de colisiones en accidentes de vehículos por impacto posterior o lateral, pero puede producirse también en accidentes de inmersión en el agua o en otros tipos de accidentes. El impacto produce una lesión de los huesos o de los tejidos blandos cervicales (lesión por latigazo) y se expresa en una variedad de manifestaciones sintomáticas (trastornos asociados al latigazo cervical o whiplash – associated disorders o WAD). WAD es el término utilizado por el QTF para designar a las entidades clínicas asociadas con la lesión» [1].
MATERIAL Y MÉTODOS
La muestra de población estuvo compuesta por 400 casos seleccionados aleatoriamente entre los expedientes médico forenses de los archivos de la Clínica Médico Forense (CMF) de Bilbao entre los años 1995 y 2002. Se seleccionaron 200 sujetos del año 2002, 50 del 2001, 50 de 1999, 50 de 1997 y 50 de 1995. Las condiciones de inclusión fueron que en algún momento de la evolución clínica registrada, el lesionado hubiese recibido el diagnóstico clínico de «trastornos asociados al latigazo cervical» (Whiplash associated disorders o WAD) en sus grados 1, 2 y 3 (QTF 1995)[1]. Se excluyeron de la serie aquellos casos relativos al grado 4 (luxaciones y fracturas cervicales), al considerar que responden a una realidad nosológica distinta de la definida por los grados precedentes.
Se analizaron en la muestra global de 400 sujetos los siguientes parámetros: edad, sexo y actividad laboral habitual (jubilado, parado, ama de casa, trabajador manual, trabajador no manual); tipo de accidente de tráfico en el que se produjo el WAD (atropello, accidente en ocupante de autobús y accidente como ocupante de otro vehículo), tipo de vehículo implicado (turismo, camión, motocicleta, bicicleta) y dirección de la colisión en el caso de turismos (anterior, posterior, lateral, vuelco y otros mecanismos complejos); tiempo transcurrido entre el accidente y el establecimiento del diagnóstico de WAD; tiempo de curación, considerado el plazo aceptado por el médico responsable de la valoración; y tiempo de incapacidad, considerado el periodo de tiempo aceptado por el médico forense responsable de la valoración.
Considerada la necesidad de constar el diagnóstico de WAD, se establecieron cinco categorías diagnósticas: WAD sólo (subclasificando tipos 1 y 2); WAD asociado con otras contusiones y esguinces que no afectasen a la región cervical; WAD asociado a Traumatismo Cráneo Encefálico (TCE), independientemente del grado de este último; WAD asociado a fracturas de otras regiones anatómicas; y WAD asociado a otras lesiones y lesiones mixtas.
En el subgrupo de población con diagnóstico de WAD aislado (247 pacientes), se valoraron nuevamente los parámetros ya investigados y se valoró la distribución del estado clínico al alta (secuelas) según la persistencia de los siguientes signos, síntomas y entidades clínicas: cervicalgia sin irradiación, cervicalgia con irradiación braquial, cefalea, lumbalgia, mareos y vértigos, hombro doloroso, parestesias sin patrón radicular definido, limitación de movilidad cervical, otros síntomas y signos y hernia o protusión discal postraumática. Además, se valoró la distribución en el curso clínico de la indicación terapéutica de uso de collarín cervical y de terapia de rehabilitación asistida.
RESULTADOS
De acuerdo con los datos aportados, se estima que entre los lesionados asistidos por accidentes de tráfico que son motivo de valoración médico forense en la clínica médico forense de Bilbao, en torno a un 70 % presentan el diagnóstico clínico de WAD sólo o asociado a otros diagnósticos. Los casos que se relacionan con diagnóstico de WAD en accidente de tráfico conforman casi un 50% de los expedientes de exploraciones a sujetos vivos, excluidas valoraciones psiquiátricas, solicitados en la misma clínica médico forense.
PARÁMETROS DEMOGRÁFICOS GENERALES:
Edad: media de 33,62 +/- 12,67 años. Mediana: 30. Moda: 23. Mínimo: 14; máximo 72. Sujetos menores de 30 años: 49 %; sujetos menores de 45 años: 81 %; sujetos menores de 60 años: 95,5 %.
Sexo: hombre/mujer = 1,2/1.
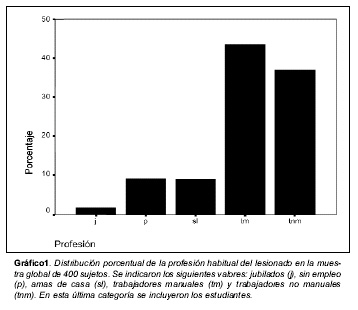
Actividad laboral habitual: la distribución de la muestra global en relación con la actividad laboral se recoge en el gráfico 1.
Tipo de accidente: el 97 % correspondieron con colisiones de vehículos, siendo el porcentaje restante casos de atropello y casos de mecanismo no registrado. No se identificó en la muestra aleatoria ningún caso de accidente en ocupante de autobús.
Vehículo implicado: del 97% de colisiones, el 96 % correspondieron con accidentes por colisión entre vehículos en los que el lesionado era conductor u ocupante de un turismo. El restante porcentaje correspondió a ocupantes o conductores de bicicleta, motocicleta y camión.
En los turismos, la mayoría de los casos correspondieron con colisiones posteriores y anteroposteriores, con una menor incidencia de mecanismos frontales o laterales puros o mecanismos de vuelco y mixtos. En los turismos, el 65% de los casos corresponden con conductores.
VARIABLES CLÍNICAS EN LA MUESTRA GLOBAL:
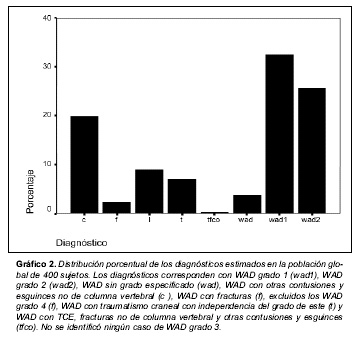
Diagnóstico: no se identificó ningún caso de WAD grado 3. En algunos casos, constaba el diagnóstico clínico de cervicalgia postraumática o esguince cervical en la documentación clínica, pero no su gradación o exploración clínica necesaria para realizar esto. Estos casos fueron clasificados con el término WAD. Los resultados se reflejan en el gráfico 2.
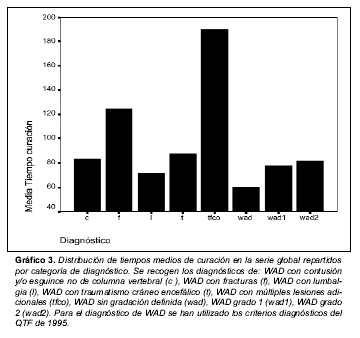
Los tiempos medios de curación en relación con los diagnósticos estimados se recogen en la gráfica 3.
Tiempo de periodo de latencia en el establecimiento de diagnóstico de WAD: 39,84 horas +/- 57,14. Mediana: 24 horas. Moda: 24 horas. Máximo: 744 horas ; mínimo: 24 horas. Latencia hasta 24 horas: 74,9 % de los lesionados. Latencia hasta 48 horas: 89,4 %. Latencia hasta 72 horas: 94,8 %.
Tiempo de curación: 80,78 días +/- 48,75. Mediana: 68 días. Moda: 60. Máximo: 347 días; mínimo: 0 días. Curación hasta 60 días: 40,8% de los lesionados. Curación hasta 90 días: 68,3%. Curación hasta 120 días: 86,3%. Curación hasta 150 días: 92,8%.
Tiempo de incapacidad: 61,22 días +/- 52,53. Mediana: 48 días. Moda: 30 días. Máximo: 339 días; mínimo: 0 días. Tiempo de incapacidad hasta 45 días: 49,5%. Tiempo de curación hasta 60 días: 62,2%.Tiempo de incapacidad hasta 90 días: 78,7%.Tiempo de incapacidad hasta 120 días: 88%. Tiempo de incapacidad hasta 150 días: 93%.
VARIABLES CLÍNICAS EN EL SUBGRUPO DE DIAGNÓSTICO DE WAD AISLADO:
Tiempo de periodo de latencia en el establecimiento de diagnóstico de WAD: 42,40 horas +/- 63,34. Mediana: 24 horas. Moda: 24 horas. Máximo: 744 horas; mínimo: 24 horas. Latencia hasta 24 horas: 69,2 %. latencia hasta 48 horas: 87,1 %. Latencia hasta 72 horas: 94,6 %.
Tiempo de curación: 78,50 días +/- 46,11. Mediana: 67 días. Moda: 60 días. Máximo: 347 días. Mínimo: 0 días. Curación hasta 60 días: 42,9 % de los lesionados. Curación hasta 90 días: 68,4 %. Curación hasta 120 días: 87,9 %. Curación hasta 150 días: 94,7%.
Tiempo de incapacidad: 58,45 días +/- 50,00. Mediana: 45 días. Moda: 30 días. Máximo: 328 días; mínimo: 0 días. Tiempo de incapacidad hasta 45 días: 52%. Tiempo de incapacidad hasta 60 días: 63,4%. tiempo de incapacidad hasta 90 días: 79,3%. Tiempo de incapacidad hasta 120 días: 89,4%. Tiempo de incapacidad hasta 150 días: 94,7%.
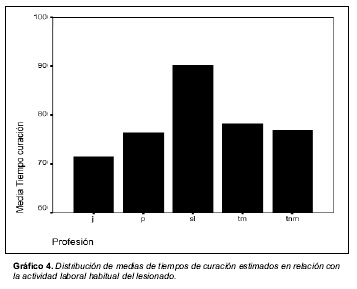
La distribución de tiempos medios de curación en relación con la actividad laboral del lesionado se recoge en el gráfico 4.
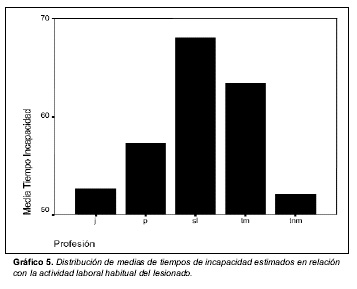
La distribución de tiempos medios de incapacidad en relación con la actividad laboral del lesionado se representa en el gráfico 5.
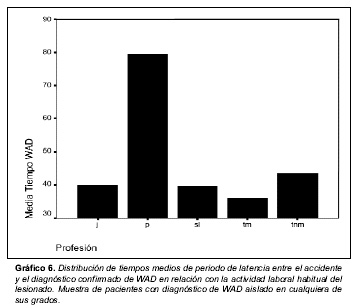
Los tiempos medios de latencia en el establecimiento del diagnóstico de WAD en relación con la actividad laboral del lesionado se indican en el gráfico 6.
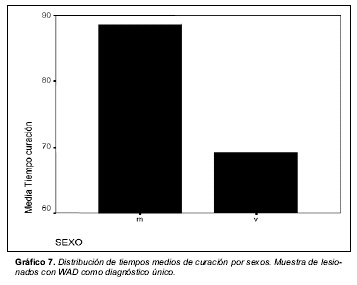
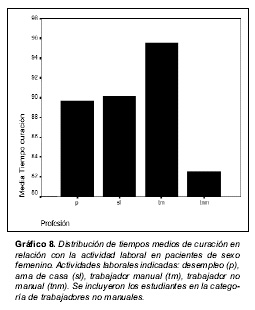
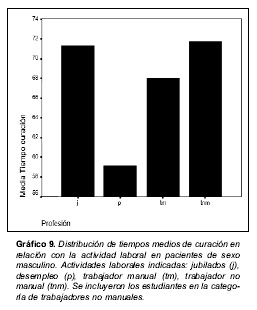
Los tiempos medios de curación en relación con el sexo masculino o femenino se recogen en el gráfico 7. En el gráfico 8 se señalan los tiempos medios de curación en relación con la actividad laboral en lesionados de sexo femenino. En el gráfico 9 se aportan los tiempos medios de curación en relación con la actividad laboral en lesionados de sexo masculino.
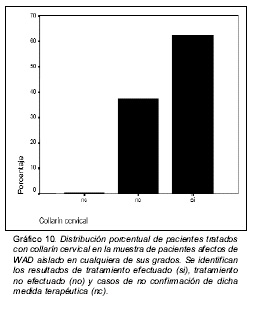
La distribución de la aplicación de la pauta terapéutica con collarín cervical se recoge en el gráfico 10.
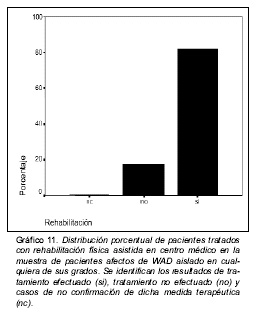
La distribución de la aplicación de la pauta terapéutica de rehabilitación asistida se apunta en el gráfico 11.
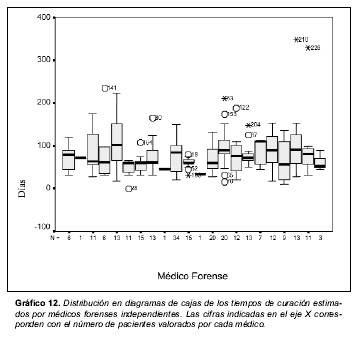
La distribución de los tiempos de curación estimados por cada médico forense individual se presenta en el gráfico 12.
El análisis de las variaciones con la edad en relación con tiempos de curación, tiempos de incapacidad o patrón de secuelas no arrojó diferencias significativas ni en la serie de WAD global ni en la serie de WAD aislado. Únicamente, el análisis del dato de ausencia de secuelas indicó una mayor incidencia en los sujetos de edades superiores a 45 años, de en torno al 50 %. Sin embargo, la escasa proporción de los casos en relación con la muestra de edad impide considerar estas diferencias significativas.
ESTADO CLÍNICO AL ALTA EN EL SUBGRUPO DE DIAGNÓSTICO DE WAD AISLADO:
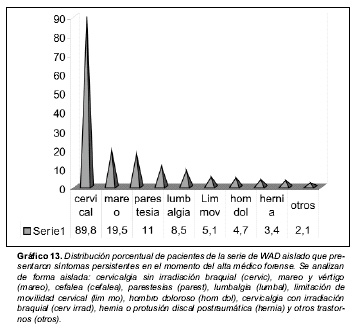
Sin secuelas: 11 casos (4,5%). Con secuelas: 236 casos (95,5%) (gráfico 13).
Entre estos últimos, la incidencia de cada secuela considerada aisladamente fue:
- Cervicalgia: 89,8% (50% como síntoma único).
- Cervicalgia con irradiación braquial: 3,8%
- Lumbalgia: 8,5 %.
- Cefalea: 17,8%
- Mareos y vértigos: 19,5 %.
- Hombro doloroso: 4,7%
- Parestesias sin patrón radicular definido: 11 %.
- Limitación de movilidad cervical: 5,1 %
- Hernia o protusión discal postraumática: 3,4% (8 casos)
- Otros signos o síntomas: 2,1 %. (patología de articulación temporomandibular 1caso; algodistrofia de extremidades superiores 1 caso; ansiedad postraumática 1caso).
Las anteriores secuelas fueron tomadas de los registros médico forenses, en el caso de las siete primeras, de acuerdo con las referencias sintomáticas del lesionado, no considerando pruebas complementarias realizadas al no hallarse reflejadas en todos los registros. La limitación de movilidad cervical se consideró cuando el médico dejó registro de ella. Las restantes secuelas se recogieron de acuerdo con lo plasmado en el informe pericial final emitido en tanto las mismas fueron consideradas postraumáticas y relacionadas con el accidente que motivó el procedimiento judicial.
No se apreciaron diferencias significativas en los parámetros analizados entre las tres categorías diagnósticas apreciadas: WAD 1, WAD 2 y WAD inespecífico.
DATOS DE EVOLUCIÓN INTERANUAL EN EL SUBGRUPO DE DIAGNÓSTICO DE WAD AISLADO:
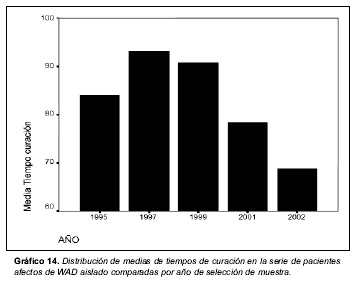
Tiempo de curación: en el gráfico 14 se recogen los tiempos medios de curación comparados interanualmente. La distribución de medias, desviaciones standard de la media y porcentajes acumulados de tiempos de curación para los años 2002, 2001, 1999, 1997, y 1995 fueron:
- 2002: 68,73 +/- 32,12 días. Tiempo de curación hasta 60 días: 53,1%; tiempo de curación hasta 90 días: 81,4% ; tiempo de curación hasta 120 días: 92,9%;tiempo de curación hasta 150 días: 97,3%.
- 2001: 76.02 +/- 32,93 días. Tiempo de curación hasta 60 días: 35,5%; tiempo de curación hasta 90 días: 61,3%; tiempo de curación hasta 120 días: 90,3%;tiempo de curación hasta 150 días: 100%.
- 1999: 90,78 +/- 57,31 días. Tiempo de curación hasta 60 días: 29,7%; tiempo de curación hasta 90 días: 59,5%; tiempo de curación hasta 120 días: 83,8%;tiempo de curación hasta 150 días: 91,9%.
- 1997: 93,09 +/- 68,67 días. Tiempo de curación hasta 60 días: 34,4%; tiempo de curación hasta 90 días: 59,4%; tiempo de curación hasta 120 días: 75%;tiempo de curación hasta 150 días: 87,5%.
- 1995: 83,40 +/- 47,79 días. Tiempo de curación hasta 60 días: 41.2%; tiempo de curación hasta 90 días: 52,9%; tiempo de curación hasta 120 días: 85,3%;tiempo de curación hasta 150 días: 91,2%.
En la comparación de porcentaje de lesionados curados (tiempo de curación estimado por el médico forense) en plazos de tiempo comunes, se aprecia una diferencia importante entre las estadísticas de los años 1997 y 2002. Así, hasta los 60 días en 1997 se hallaba curado el 34,4 % de los lesionados y en el año 2002 el 53,1 %. Hasta los 90 días, en 1997 el 59,4 % y en el año 2002 el 81,4 % de los lesionados. Hasta los 120 días, en 1997 el 75 % se hallaban curados y en el año 2002 el 92,9 % de los lesionados.
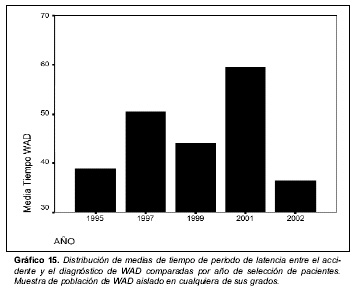
Tiempo de periodo de latencia en el establecimiento de diagnóstico de WAD: en el gráfico 15 se recogen los tiempos medios de periodo de latencia en el establecimiento del diagnóstico de WAD comparados interanualmente.
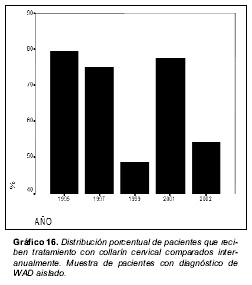
En el gráfico 16 se representan las distribuciones porcentuales de pacientes que fueron tratados con collarín cervical comparándolos interanualmente.
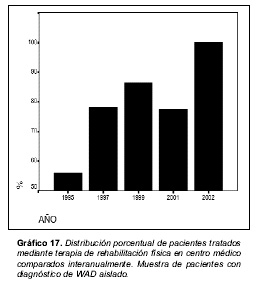
En el gráfico 17 se representan las distribuciones porcentuales de pacientes que fueron tratados mediante terapia de rehabilitación física comparándolos interanualmente.
No se apreciaron diferencias significativas en los parámetros analizados entre las tres categorías diagnósticas apreciadas: WAD 1, WAD 2 y WAD inespecífico.
DISCUSIÓN
De los anteriores datos estadísticos se derivan varias apreciaciones de interés, algunas de ellas coincidentes con series estadísticas previas y otras con resultados contradictorios. El primer dato que se desprende de esta serie es la de que por su modo de selección de la muestra y por el propio carácter de la misma, no nos permite llegar a conclusiones válidas sobre el comportamiento clínico real del WAD o del síndrome de latigazo cervical. La distribución de los resultados no ha seguido una curva normal y, por ello, los valores estimados de medias y desviaciones standard en la mayoría de datos elaborados carecen de rigor estadístico y son meramente orientativos. Por otra parte, el origen de la muestra deriva de la actividad médico legal y en ella interfieren múltiples factores de distorsión que limitan su ajuste a la realidad clínica [2,3]. Dado su carácter retrospectivo no ha sido tampoco posible introducir pautas de examen clínico objetivo standarizadas que hubiesen permitido dar un mayor rigor a los resultados. Finalmente, la selección anual resulta desigual y escasa y, por ello, es posible que los resultados no respondan de forma absoluta a la realidad que pretenden reflejar. No obstante todo lo anterior, los resultados pueden servir como una orientación sobre las características del WAD tal y como es valorado en el entorno médico forense en la provincia de Vizcaya.
De forma contradictoria con los resultados de series precedentes en las que predominó el sexo femenino, en nuestra serie se aprecia un predominio discreto del sexo masculino entre los pacientes [1].
De forma análoga a otras series previas y en consonancia con las recomendaciones del MAA de Australia del año 2001 [4], en nuestra serie se aprecia que, con independencia de otros factores asociados, el sexo femenino se constituye como un factor de mal pronóstico respecto de la duración del periodo de curación. En el mismo grupo de distribución sexual, las que se dedican a actividades laborales manuales son las que tienen un peor pronóstico.
Respecto del periodo de latencia entre el accidente y el diagnóstico clínico de WAD, se aprecia una media superior a lo esperable en quienes tienen como actividad laboral habitual la de desempleados (casi 80 horas). No obstante, este resultado puede deberse a la coincidencia en este grupo de actividad laboral de algunos casos puntuales de reclamaciones en las que los periodos de latencia aparentes fueron extraordinariamente elevados, hasta valores máximos de 744 horas. En la revisión posterior de los casos, resulta sorprendente que en casos de periodos de latencia entre las 120 y las 744 horas, muy superiores a los plazos recogidos en series clínicas, algunos médicos forenses admitan probado el nexo de causalidad entre el accidente y el diagnóstico clínico y otros médicos no. En ambos casos, los expedientes médico forenses no recogen explicaciones adicionales a su conclusión que permitan interpretar de forma precisa los datos recopilados.
Al igual que en algunas series previas, pero en discrepancia con otras [5,6,7], nuestros resultados no nos permiten considerar que la clasificación diagnóstica graduada de la QTF de 1995 tenga validez pronóstica respecto de la valoración médico forense. En la serie hemos excluido los casos de WAD grado 4, al considerar que responden a una realidad clínica distinta, en la que los hallazgos clínicos justifican de forma clara su sustrato anatómico. Del mismo modo, no hemos identificado en la serie de 400 casos ninguno que cumpliese los criterios diagnósticos de WAD grado 3. Finalmente, en la comparación entre los diagnósticos de WAD con otras contusiones y esguinces de regiones distintas de la columna vertebral, WAD con Traumatismo Cráneo Encefálico (TCE), WAD con lumbalgia, WAD aislado en grado 1, en grado 2 y sin gradación específica, no hemos apreciado diferencias significativas en cuanto a los criterios de tiempos de curación e incapacidad o en el perfil de los hallazgos clínicos residuales (secuelas). Por el contrario los diagnósticos asociados de fracturas en regiones distintas de la columna vertebral y las lesiones mixtas y de otras naturalezas se han destacado por periodos de curación e incapacidad mucho más prolongados, hecho previsible dada la entidad clínica mayor de estos diagnósticos.
En cuanto a los hallazgos clínicos residuales (secuelas), destaca, de una parte, la elevada incidencia de los mismos. Solo un 4,5 % de los sujetos con diagnóstico de WAD aislado no presentan a la fecha de alta médico forense ninguna queja sintomática o secuela objetiva y la mayoría de las quejas sintomáticas en el restante 95,5 % tienen carácter subjetivo. Esta circunstancia puede ser comprensible en el entorno judicial en el que se desarrollaron los casos, en el que es previsible una alta incidencia de quejas somáticas subjetivas sin correlato exploratorio. Lo que no resulta tan previsible es la elevada incidencia relativa de hernia o protusión discal considerada como postraumática por el médico forense responsable de la pericia. En esta serie, la distribución porcentual en los 247 casos de WAD aislado es del 3,4 % siendo todas las lesiones discales posterocentrales, consideradas sintomáticas y no habiendo sido ninguna intervenida quirúrgicamente.
La comparación interanual indica que los tiempos medios de curación e incapacidad se han reducido si se compara el periodo del año 1997 y el del 2002. A los 90 días, en 1997 solo el 59,4 % de los lesionados se hallaba curado y en el año 2002 el 81,4 % de los lesionados. Del mismo modo, los periodos de latencia del diagnóstico de WAD se han reducido, acercándose a los periodos medios manejados en las series clínicas. En el año 2002, el caso máximo recogido de 528 horas no fue aceptado en relación con el accidente por el médico forense que elaboró el informe pericial al entender que no se cumplía el nexo cronológico de causalidad. En el extremo opuesto, en varios casos en años precedentes, periodos de latencia superiores a las 96 horas y hasta un máximo de 744 horas, habían sido reconocidos como probatorios de nexo causal con el accidente sin que en los registros médicos se especificase ninguna circunstancia que permitiese explicar nexo temporal tan extremos.
Este fenómeno de disminución de los valores medios admitidos en el año 2002 podría ser consecuencia de las reuniones que en el año 2001 se llevaron a cabo entre los médicos forenses de la subdirección de Vizcaya para elaborar unas guías internas de valoración del esguince cervical en accidentes de tráfico. Dichas guías, basadas en las recomendaciones internacionales de varios comités de expertos, establecían unos periodos medios de asistencia y unos requerimientos diagnósticos más restrictivos frente a los criterios manejados en esta subdirección en años precedentes.
En la misma comparación interanual, se aprecia que entre 1995 y el año 2002 existe una disminución en el número de pacientes a los que se les recomienda la pauta de tratamiento inmovilizador a base de collarín cervical. Este proceso es congruente con las más actualizadas recomendaciones sobre el tratamiento del WAD en su fase aguda [8]. De forma paralela, se aprecia un aumento del número de pacientes que son sometidos a tratamiento de rehabilitación física en un centro médico, posiblemente más motivada por factores extraclínicos que por auténticas necesidades terapéuticas.
La comparación entre los periodos de curación e incapacidad valorados por distintos médicos forenses parece sugerir que existen diferencias de criterio importantes en las valoraciones de unos y de otros. No obstante, hubiese sido necesario disponer de un mayor número de casos de cada médico y en un número equiparable para poder elaborar conclusiones definitivas.
No ha sido posible valorar, por el carácter retrospectivo de la revisión, algunos parámetros que podría haber sido interesante analizar en cuanto a su influencia sobre la evolución del WAD en el entorno médico forense. Se intentaron valorar parámetros como los antecedentes patológicos previos o los hallazgos de imagen en pruebas complementarias y de electromiografía. Sin embargo, el insuficiente volumen de los datos recopilados impidió elaborar conclusiones aceptables. Otros parámetros, como el tipo de actividad laboral por cuenta ajena o no, si la asistencia fue realizada por parte de una Mutua de Accidentes Laborales o no, si ha existido una relación fluida entre el lesionado y las posibles compañías aseguradoras implicadas, si el letrado del lesionado dirige o no el tratamiento del mismo, o la modalidad de terapia de rehabilitación física pautada al paciente, entre otros, parámetros todos ellos que intuitivamente puede entenderse que influyen en el curso natural de latigazo cervical en el entorno médico forense, tampoco han podido ser valorados.
CONCLUSIONES
1. Los resultados de esta revisión parten de una muestra de población médico legal. Dadas las características de este grupo de población, influido por múltiples factores ajenos a la realidad clínica, los resultados derivados del estudio tal vez no respondan de forma real a la evolución natural del fenómeno. Por ello, los resultados son únicamente útiles con la finalidad de describir la forma en la que los médicos forenses de la provincia de Vizcaya interpretan pericialmente el trastorno.
2. El perfil promedio de valoración médico forense del llamado Esguince Cervical o WAD, en esta serie, tras accidentes de tráfico en la clínica médico forense de Bilbao corresponde con un trastorno que tiene un periodo de latencia entre el accidente y el diagnóstico clínico de 42 horas. Su curación media se establece en un periodo de 78 días y la incapacidad media estimada es de 58 días. Un 95,5 % de los pacientes presentan manifestaciones sintomáticas residuales (secuelas) en el momento del alta médico forense. De ellos, el 50% presentan como manifestación sintomática única la referencia de cervicalgia sin irradiación braquial.
3. Existe una baja incidencia de secuelas de tipo psiquiátrico admitidas como asociadas con el WAD (0,4 %) y una alta incidencia relativa de la secuela admitida como hernia o protusión discal postraumática (3,4 %).
4. Se identifican como factores de mal pronóstico en relación con la evolución de los periodos de curación e incapacidad el sexo femenino y, dentro de este, la actividad laboral manual.
5. No se han identificado como factores que modifican los pronósticos de tiempos de curación, incapacidad o perfil de secuelas las variaciones por la edad, los hallazgos patológicos en pruebas complementarias (artrosis) o la gradación inicial del WAD según las guías del QTF de 1995.
6. Se aprecian posibles diferencias interanuales en cuanto a los periodos de curación estimados por los médicos forenses y en cuanto a los periodos de latencia sintomática admitidos con ajuste en los años más recientes a las recomendaciones internacionales.
7. Se aprecian posibles diferencias interanuales en las modalidades de tratamientos clínicos a los que son sometidos los pacientes, con una disminución progresiva de los pacientes tratados con collarín cervical y un aumento de los pacientes sometidos a tratamiento de rehabilitación asistida en centro médico.
8. Resultan necesarios estudios de índole clínica extrajudicial con una buena base de valoración clínica y de valoración estadística para poder conocer de forma precisa los parámetros de evolución natural del WAD tras accidentes de tráfico. Dichos estudios podrían proveer a la Medicina Forense de los argumentos de interpretación pericial de este trastorno de los que actualmente carece [9].
BIBLIOGRAFÍA:
- Spitzer WO, Skovron ML, Salmi LR et al. «Scientific monograph of the QTF on whiplash-associated disorders: redefining whiplash and its management». Spine 1995;20(8S):S1-73
- Wallis BJ, Bogduk N. «Faking a profile: can naïve subjects simulate whiplash responses?». Pain 1996;66:223-227
- BÆrjen IA. «Late whiplash syndrome». Lancet, 1996;348:124 (respuesta a «Natural evolution of late whiplash syndrome outside the medicolegal context». Schrader H et al. Lancet 1996;347:1207-11).
- «Update QTF guidelines for the management of WAD». Motor Accidents Authority (MAA). Australia. Enero 2001.
- Boyd R, Massey R, Duane L, Yates DW. «Whiplash associated disorders in children attending the emergency department». Emerg Med J 2002; 19 (4):311-3.
- Miettinen T, Lindgren KA, Airaksinen O, Leino E. «Whiplash injuries in Finland: a prospective 1-year follow-up study». Clin Exp Rheumatol 2002;20(3):399-402.
- Kasch H, Bach FW, Jensen TS. «Handicap after acute whiplash injury: a 1-year prospective study of risk factors». Neurology 2001;56(12):1637-43.
- Peeters GG, Verhagen AP, de BIe RA, Oostendorp RA. «The efficacy of conservative treatment in patients with whiplash injury: a systematic review of clinical trials». Spine 2001; 26(4): 64-73.
- Cote P, Cassidy JD, Carroll L, Frank JW, Bombardier C. «A systematic review of the prognosis of acute whiplash and conceptual framework to synthesize the literature». Spine 2001; 26(19): 445-58.
Correspondencia:
Pedro Manuel Garamendi González.
Servicio de Clínica Médico Forense. Subdirección de Vizcaya. IVML.
C/ Buenos Aires nº 6, planta 4º. 48001. Bilbao.
e-mail: garamendi.pm@aju.ej-gv.es.