Original
Hemorragia pulmonar masiva presentada como muerte súbita neonatal
Massive pulmonary haemorrhage presented as sudden neonatal death.
Cuad Med Forense. 2003; 9(32):63-69
Fecha de recepción: 20.MAY.03; Fecha de aceptación: 18.SEP.03
RESUMEN
La hemorragia pulmonar masiva en los recién nacidos, es una patología grave con una elevada tasa de mortalidad. En el presente artículo, se describe el caso de una recién nacida que fallece súbitamente, tras un intervalo de vida de 4 días, sin signos patológicos ni manifestaciones clínicas previas. Durante el parto había sufrido una severa anoxia. Repentinamente, presenta un cuadro de disnea progresiva y hemoptisis. Tras varios intentos infructuosos de reanimación, fallece al cabo de una hora en el Servicio de Urgencias. La autopsia reveló fundamentalmente, la existencia de una hemorragia pulmonar masiva difusa. Macroscópicamente, el tamaño de los pulmones era normal, existiendo un incremento ponderal de los mismos y una consistencia carnosa con amplias e intensas áreas hemorrágicas. La tráquea y los bronquios principales se encontraban ocupados por sangre líquida. Microscópicamente, se apreciaron infiltrados hemorrágicos pulmonares intraalveolares e intersticiales, así como en el hígado y en ambos riñones. La investigación toxicológica fue negativa. No se observaron otras alteraciones patológicas. Teniendo en cuenta los datos de la historia clínica obstétrica y los hallazgos anatomopatológicos, se llegó a la conclusión de que el fallecimiento se produjo por un una hemorragia pulmonar masiva, relacionada con la anoxia desarrollada durante el trabajo de parto.
Palabras clave: Anoxia intraparto, Enfermedad hemorrágica pulmonar, Muerte súbita neonatal, Patología forense, Sufrimiento fetal.
ABSTRACT
Massive pulmonary haemorrhage in newborns is a catastrophic event with a high rate of mortality. A case of unexpected death in a four-day-old female newborn, who died after a period without previous pathological signs and clinical manifestations, is described. She had suffered severe asphyxia atbirth. Suddenly, she presented increasing dyspnea and haemoptysis. After an unsuccessful attempt at resuscitation, she died 1 hour after admission to the Emergency Department.
At autopsy a massive and diffuse intrapulmonary haemorrhage was found. On gross examination the lungs were heavy, fleshy, and of normal size. They had several dark-haemorrhagic areas. Fresh blood was seen in the trachea and large bronchi. Microscopically, a combined form of pulmonary haemorrhage (intra-alveolar and interstitial) was observed. Multiple hepatic and renal haemorrhages were also present. Toxicological investigation was negative. During necropsy, no other pathological features were noted. On the basis of the obstetric history and anatomopathological findings, we conclude that the cause of death was pulmonary haemorrhage attributed to intrapartum anoxia.
Key words: Foetal distress, Forensic pathology, Intrapartum anoxia, Pulmonary haemorrhage disease, Sudden neonatal death.
INTRODUCCIÓN:
La inmadurez en la regulación de las funciones fisiológicas y la falta de capacidad de adaptación de los lactantes ante situaciones adversas o extremas, condiciona muchas veces la excesiva vulnerabilidad de estos a desarrollar cuadros patológicos graves o incluso la muerte.
Las muertes debidas a causas respiratorias, suponen un pequeño porcentaje de casos [1] y obedecen generalmente a procesos infecciosos, asma, displasia broncopulmonar, fibrosis quística, hemosiderosis pulmonar idiopática, neumotórax a tensión y más raramente a hemorragias pulmonares.
La presencia de focos hemorrágicos intraalveolares o intersticiales aislados, es un hallazgo relativamente frecuente en las autopsias de recién nacidos, habiéndose señalado un porcentaje entre el 10 y el 20%. Pero la existencia de una verdadera hemorragia pulmonar masiva difusa, es una entidad clínica independiente y comparativamente mucho mas grave. Su incidencia en autopsias es significativamente menor, variando del 1 al 4 /1000 recién nacidos vivos.
A pesar de los grandes avances en el campo de las ciencias biomédicas, la verdadera etiología de la hemorragia pulmonar masiva es todavía desconocida en numerosas ocasiones [2]. Entre los factores de riesgo ligados a esta entidad, han sido señalados la prematuridad, el sufrimiento fetal intraparto, la multiparidad, la persistencia del ductus arterioso [3] o la enfermedad de las membranas hialinas [4]. La hemorragia intrapulmonar difusa ha sido también asociada al kernicterus, las infecciones pulmonares agudas y al «síndrome neonatal por frío». En niños mayores la enfermedad puede obedecer, entre otros, a la telangiectasia hemorrágica hereditaria o enfermedad de Osler-Weber-Rendu [5], e incluso se ha descrito un caso relacionado con picaduras de abejas [6], mientras que la hemorragia pulmonar como fenómeno primario es extremadamente raro [7].
La presencia masiva de sangre es de localización alveolar en el 35% de los casos y de tipo intersticial en el resto, siendo frecuente el patrón mixto. La denominada enfermedad hemorrágica neonatal de Salomonsen incluye todas aquellas hemorragias, que hacen su presentación en el período perinatal y en relación con el acto obstétrico, sobre todo con la anoxia intraparto [8]. El cuadro posee evidente importancia médicolegal, dado que puede presentarse como una muerte súbita, hecho que tiene lugar habitualmente dentro de la primera semana de vida.
PRESENTACIÓN DEL CASO:
Antecedentes familiares sin interés. Madre primípara. Parto intrahospitalario. Nacimiento a término. Puntuación Apgar 3/4/5. Reanimada con ventilación positiva intermitente y oxigenoterapia. Profilaxis con vitamina K. Es dada de alta y remitida a su domicilio. A los cuatro días presenta un episodio de disnea intensa y tiraje intercostal, falleciendo a los pocos minutos de su ingreso en el centro hospitalario mas cercano. La autopsia fue practicada 12 horas mas tarde.
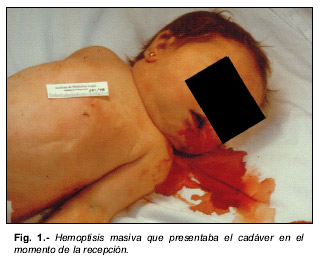
Cadáver perteneciente a un lactante del sexo femenino, de 3.200 gr. de peso y 45 cm. de longitud. Perímetro craneal 35 cm., diámetro biacromial 11.5 cm., diámetro biparietal 9.5 cm., diámetro frontooccipital 12.5 cm., distancia vértex-isquion 38 cm., longitud del pie izquierdo 7 cm. El examen externo revelaba mínimas lesiones traumáticas de origen yatrogénico (punturas precordiales y en la flexura del codo izquierdo) en relación con maniobras de resucitación cardiopulmonar, así como presencia de sangre líquida en la boca y las fosas nasales (Fig.1).
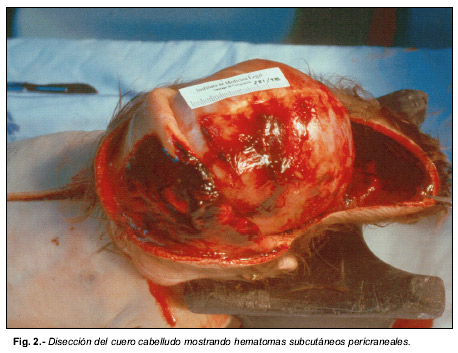
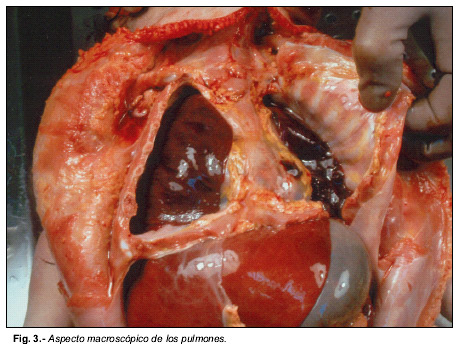
En el examen interno se encontraron infiltrados hemorrágicos subcutáneos en la mitad izquierda de la cabeza y un voluminoso hematoma en la región occipital (Fig. 2). La tráquea y los bronquios principales se encontraban ocupados por abundante sangre fresca. Los pulmones estaban incrementados de peso (PD : 95 gr., PI : 86 gr.), eran de consistencia carnosa y de color rojo oscuro (Fig.3). El resto de los órganos no ofrecían alteraciones macroscópicas, incluido el corazón, de 31 gr., que no presentaba anomalías valvulares, cavitarias ni de los grandes vasos. El ductus arterioso era permeable. La determinación de tóxicos en sangre, orina y humor vítreo fue negativa.
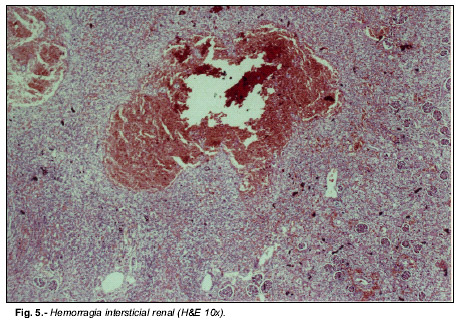
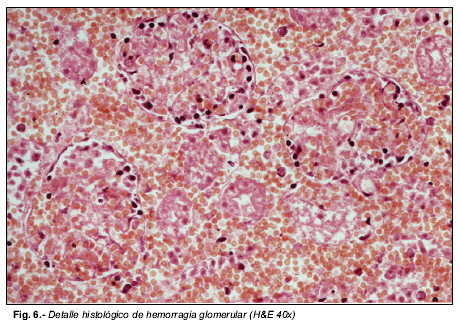
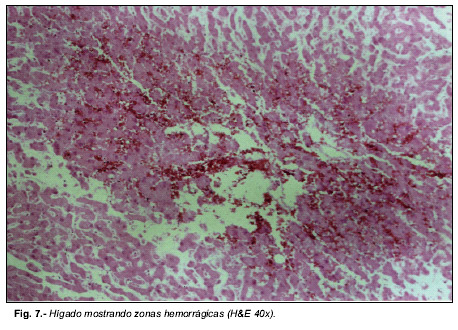
Microscópicamente, los pulmones mostraban una amplia repleción eritrocitaria intraalveolar e intersticial, con ocupación de la luz bronquial por material hemático (Fig. 4). En los riñones se apreciaron amplios infiltrados hemorrágicos en el espacio intersticial de los túbulos contorneados (Fig. 5) y numerosos glomérulos ocupados por hematíes (Fig. 6) y en el hígado se observaban áreas de hemorragia centrolobulillar (Fig. 7).
DISCUSIÓN:
El fallecimiento inesperado de un recién nacido, constituye siempre un trágico acontecimiento que carece inicialmente de explicación, y que debe ser convenientemente investigado. Apriorísticamente, la aparición brusca de un cuadro hemorrágico de estas características puede plantear serias dudas diagnósticas acerca de su naturaleza, e incluso de la etiología médicolegal del suceso.
Aunque en casos como el presente, la causa inmediata de la muerte pueda parecer obvia, sin embargo la cuestión no parece estar del todo clara por cuanto se trata de determinar el origen de la hemorragia y la causa básica de la misma, con los inconvenientes que ello suele plantear.
El síndrome hemorrágico pulmonar representa un grupo heterogéneo de enfermedades, caracterizadas clínicamente por hemoptisis, infiltrados hemorrágicos pulmonares y anemia en diferentes grados. La etiología de la enfermedad es todavía desconocida. Se han propuesto múltiples teorías incluyendo la reacción al frío, el incremento de la presión de LCR y el incremento del flujo y la presión sanguínea pulmonar. También han sido sugeridas la fragilidad capilar, anomalías de la coagulación, enfermedades autoinmunes, infecciones, procesos infiltrativos [9], etc. Algunos casos inicialmente diagnosticados como Síndrome de Muerte Súbita Infantil han demostrado ser afectaciones hemorrágicas del parénquima pulmonar [10]. En los últimos años se ha visto un descenso en la incidencia de este cuadro en neonatos, tal vez debido al efecto de los cuidados neonatales dirigidos a combatir la anoxia y los efectos de la hipotermia.
Teóricamente la definición de hemorragia pulmonar debe ser limitada a la presencia de sangre en el interior del alveolo, demostrada mediante broncoscopia y lavado-aspiración. Desde el punto de vista fisiopatológico, el sangrado pulmonar puede ser bronquial o parenquimatoso y este a su vez, puede presentarse bajo la forma localizada o bien ser difuso.
Clínicamente, la hemorragia pulmonar se caracteriza por disnea que no difiere de otras formas de insuficiencia pulmonar (membranas hialinas, p. e.), hemoptisis, anemia y opacidades radiológicas pulmonares, pudiendo darse uno o varios de estos signos. El síntoma fundamental es la disnea, mientras que la hemoptisis raramente es masiva e incluso puede estar ausente. Por su parte las radioopacidades pueden ser focales o generales. El TAC suele mostrar un parénquima pulmonar con aspecto deslustrado.
En cuanto al diagnóstico citológico, los datos fundamentales se hacen mediante broncoscopia y lavado-aspiración, valorando la presencia de hematíes y la carga de hemosiderina en macrófagos alveolares [9]. El porcentaje de macrófagos que contienen Fe sobre un recuento total de 200 teñidos con tinción de Perls, aporta una valoración más segura de la verdadera hemorragia.
Por su parte, el diagnóstico histológico ha de tener en cuenta la presencia de hematíes en la luz alveolar, macrófagos cargados de hemosiderina (si se cronifica el cuadro aparecerán también en el intersticio pulmonar y en la elástica de los vasos), eventualmente inmunocomplejos con depósitos de C3 e IgG (síndrome de Goodspasture, p.e.). Se han descrito formas mixtas de hemorragia intraalveolar e intersticial. En la forma intraalveolar, los alveolos están llenos de eritrocitos y fragmentos desorganizados de fibrina. La hemorragia intersticial, sirve para diferenciar los procesos de aspiración de sangre de la verdadera hemorragia. La aspiración de sangre rara vez alcanza por completo el parénquima pulmonar y tiene una distribución preferentemente subpleural. La hemorragia intraalveolar a su vez se ha visto con mayor frecuencia en niños tratados con terapia a base de surfactante pulmonar [11]. La existencia de extravasados hemáticos en el espacio intersticial, es histológicamente preponderante en los neonatos con un breve período de supervivencia después del parto [12].
El pronóstico y el tratamiento de la enfermedad es realmente sombrío. La ventilación con solución líquida de perfluorocarbono es un nuevo método que parece mejorar el pronóstico. La experiencia en neonatos es todavía muy limitada, sin embargo pacientes que sufrieron barotrauma se han beneficiado de esta terapia alternándola con oxigenación extracorpórea por membrana (ECMO). También ha demostrado efectividad la ventilación oscilatoria de alta frecuencia [13].
En nuestro caso particular, la histología pulmonar no reveló datos de metaplasia escamosa, edema peribronquial o descamación de neumocitos, ni alteraciones de las arterias periacinares e intraacinares, que pudieran llevarnos a pensar en una displasia broncopulmonar en alguna de sus fases. No se encontraron tampoco datos de enfermedad de las membranas hialinas, ni sugestivos de ninguna infección activa que pudiera inducir una coagulopatía de consumo. Aunque el cuadro hizo su aparición al 4º día del nacimiento, coincidiendo con el alargamiento fisiológico del tiempo de protrombina en los recién nacidos, sin embargo la profilaxis con vitamina K (administrada al poco tiempo del nacimiento y en la dosis correcta) nos hizo rechazar también la posibilidad de una hipoprotrombinemia. Del mismo modo, en la historia clínica tampoco se encontraron datos que avalaran la existencia de eritroblastosis, hemofilia, afibrinogenemia o trombocitopenia.
Si bien la hemorragia pulmonar se caracteriza por la presencia de focos hemorrágicos circunscrita casi siempre a los pulmones, no obstante en ocasiones, este dato suele acompañarse de hemorragias mas o menos importantes en otros órganos internos, como sucedió en nuestro caso, en el cual existían numerosas hemorragias en el hígado y en ambos riñones. Aunque en la patogénesis de la hemorragia pulmonar pueden estar involucrados numerosos factores, sin embargo el fenómeno en sí mismo puede representar un evento terminal sin poder llegar a una conclusión clara respecto a la causa que la originó. No obstante, una vez descartadas las principales causas y la vista de las características del caso, así como de los hallazgos de autopsia, la explicación mas plausible acerca de la patogénesis del cuadro hemorrágico, fue la anoxia fetal severa debida al sufrimiento fetal intraparto.
BIBLIOGRAFIA:
- Molander N. Sudden natural death in later childhood and adolescence. Arch Dis Child 1982, 57 : 572-576.
- Pappas MD, Sarnaik AP, Meert KL, Hasan RA y Lieh-Lai MW. Idiopathic pulmonary haemorrhage in infancy. Clinical features and management with high frequency ventilation. Chest 1996; 110 : 553-555.
- Garland J, Buck R y Weinberg M . Pulmonary haemorrhage risk in infants with a clinically diagnosed patent ductus arteriosus : a retrospective cohort study. Pediatrics 1994; 94 : 719-723.
- Sly PD y Drew JH. Massive pulmonary haemorrhage : a cause of sudden unexpected deaths in severely growth retarded infants. Austr Paediatr J 1981; 17 : 32-34.
- Reyes-Mújica M, López-Corella E, Pérez-Fernández L, Cuevas-Schacht F y Carillo-Fraga J. Osler-Weber-Rendu disease in an infant. Hum Pathol 1988; 19 : 1243-1246.
- Lam SM. Acute pulmonary haemorrhage following a honeybee sting. A case report. Chung-Hua-Min-Kuo-wei-Sheng-Wu-Chi-Mien-i-Hsueh-Tsa-Chich, 1998; 31 : 133-136.
- Coffin CM, Schechtman K, Cole FS y Dehner LP. Neonatal and infantile pulmonary haemorrhage : an autopsy study with clinical correlation. Pediatr Pathol 1993, 13 : 583-589.
- Fedrik J y Butler NR. Certain causes of neonatal death. Massive pulmonary haemorrhage. Biol Neonat 1971; 18: 243-262.
- Golde DW, Drew WL, Klein HZ, Finley TN y Clive MJ. Occult pulmonary haemorrhage in leukemia. Br Med J 1975; 2: 166-168.
- Yukawa N, Carter N, Rutty G y Green MA. Intraalveolar haemorrhage in sudden infant death syndrome: a cause for concern?. J Clin Pathol 1999; 52: 581-587.
- Pappin A, Shenker N, Hack H y Redline RW. Estensive intraalveolar pulmonary haemorrhage in infants dying after surfactant therapy. J Pediatr 1994; 124: 621-626.
- Busch W. Zum problem des morbus haemorrhagicus neonatorum. Wiss. Z. Humboldt-Univ. Berlin Matth.-Nat. R 1968; 17 : 217-219.
- Ko SY, Chang YS y Park WS. Massive pulmonary haemorrhage in newborn infants successfully treated with high frequency oscillatory ventilation. J Korean Med Sci 1998; 13: 495-498.
Correspondencia:
Dr. José Blanco Pampín.
Clínica Médico Forense. Palacio de Justicia.
c/ Viena s/n 15701 SANTIAGO DE COMPOSTELA (A Coruña).