Síndrome de Munchausen por poderes
Munchausen Syndrome by proxy
Cuad Med Forense. 2006; 12(43-44):47-55
RESUMEN
El Síndrome de Munchausen por poderes (SMP) constituye una particular forma de maltrato infantil cuya gravedad radica en su elevada morbimortalidad, difícil diagnóstico y posterior manejo. En los últimos años se han producido modificaciones terminológicas para designar este raro trastorno, con frecuencia infradiagnosticado.
Aportamos la experiencia de 6 casos de SMP diagnosticados en los últimos ocho años. En todos ellos el agente causal fue la madre, generalmente de bajo nivel socioeconómico, con desestructuración importante del núcleo familiar y hasta en el 50% de los casos con alteraciones en la personalidad. La edad media de la víctima fue de 8,4 años, habiendo transcurrido hasta el momento del diagnóstico un tiempo medio de 34 meses con más de 20 consultas médicas realizadas durante el mismo. Aunque no ha sido nuestro caso, está descrita una elevada probabilidad de presentar secuelas a largo plazo e incluso muerte.
Proponemos el abordaje de toda sospecha de SMP por un Equipo Interdisciplinario. Entre las medidas a tomar por este equipo destaca el diseño de una puerta de entrada hospitalaria alternativa al servicio de Urgencias, decidir el momento de confrontación con la familia, medidas legales a tomar y elaboración de un plan de seguimiento-intervención.
Palabras clave: Desorden facticio por poderes, maltrato infantil, síndrome de Munchausen por poderes.
ABSTRACT
Munchausen Syndrome by proxy (MSP) is a particular form of child abuse whose seriousness results from its high rate of morbidity and mortality, difficult diagnosis and posterior management. In last years different terminological approaches have been made to designate it..
During the last eight years we have diagnosed 6 cases of MSP. In all of them the casual agent was the mother, presenting an important deterioration in her family and nearly 50% of cases with alterations in the personality. Victim´s medium age was 8,4 years, with a period of 34 months until the diagnosis was confirmed and more than 20 medical consultations during that time. Although it is not our experience, it has been reported a high rate of presenting long term consequences in child development, even death.
We propose to establish an Interdisciplinary Team. Some points that must be dealt with by the team are to establish an alternative "entrance door" to the hospital other than that of the emergency services, decide the moment of confronting the family, taking legal measures and creating a long term intervention-monitoring plan.
Key words: Child abuse, factitious disorder, Munchausen syndrome by proxy.
Introducción:
El Síndrome de Munchausen por poderes (SMP) constituye una forma de Maltrato Infantil de alto riesgo, de difícil diagnóstico, que a menudo pasa desapercibido durante semanas, meses e incluso años. Graves complicaciones e incluso la muerte pueden derivarse del mismo. Constituye una forma peculiar de maltrato en el que uno de los padres -generalmente la madre- simula la existencia o provoca síntomas o signos en el niño con el objeto de buscar asistencia médica y maniobras diagnosticas o terapéuticas costosas o de riesgo.
Término introducido en 1977 por Roy Meadow [1], tomado de Richard Asher (1951) que describe el síndrome de Munchausen, referido a adultos, como «pacientes que presentan unas historias clínicas espectaculares, llenas de mentiras e invenciones, en un presumible intento de conseguir seguridad hospitalaria y atención médica», dándole el nombre del fantasioso barón von Munchausen, alemán del siglo XVI que relataba extraordinarias historias sobre sus proezas como soldado y deportista [2]. Meadow introduce «por poderes», ya que se trata del caso en que una persona inventa la sintomatología de otra y, como es lógico, se observa en seres humanos en estado de indefensión. En el mismo año, Burman y Stevens [3] dan a conocer un Munchausen familiar en el que la madre, padecedora del síndrome, lo provoca en sus dos hijos, denominándolo «Síndrome de Polle», término con el que igualmente se conoce al Síndrome de Munchausen por poderes, y que fue aplicado en honor del hijo del barón Munchausen, el cual murió a la edad de 10 meses de forma misteriosa. Como la autoría por sus progenitores nunca fue demostrada, quizás este nombre no debiera ser usado.
Frecuencia:
Se considera como un trastorno raro, lo cual no se ajusta a la realidad, ya que suele pasar desapercibido ante su desconocimiento y dificultad diagnóstica. La revisión bibliográfica de Rosenberg (1987) examinando un total de 117 casos y la más reciente de Sheredan (2003) con 451 casos analizados, procedentes de 154 artículos de revistas médicas y psicosociales, así lo evidencia [4,5].
Actualización terminológica:
Verdadero requerimiento llevado a cabo por la American Professional Society on the Abuse of Children (Ayoub 2002) en el objetivo de unificar criterios, arrojar luz sobre el difícil campo de la falsificación de la enfermedad y evitar catalogaciones erróneas [6].
Es conveniente precisar que en la conceptualización de Asher [2], se diferencian dos «actores»; de una parte el «paciente», con sus fábulas tendentes a engañar a la otra y el médico, con su potencial clínico. Al añadir Meadow [1] «por poder», damos paso a un tercer «actor». Esta tercera persona, provoca e inventa síntomas sobre el menor, del que es responsable.
Teniendo en cuenta esta precisión, se crea un término específico a utilizar en el diagnóstico médico nominado «falsificación de un proceso pediátrico (FPP). Término con el que se admite la existencia de muchas formas de exagerar o elaborar enfermedades, con motivaciones distintas al SMP. El denominado «síndrome de la mascarada» cuyo propósito es mantener al niño en casa, o el «buscador de ayuda» circunstancia que cesa tras su obtención o el denominado síndrome de Munchausen tipo Doctor Shopping -de compra al médico- debido a la «honesta» creencia de que no se está atendiendo/examinando correctamente al niño, exagerando los síntomas que ayuden a pasar de un examen físico a otro y del que tenemos publicado la vivencia de una paciente de 16 meses remitida a nuestro hospital por consultas reiteradas por deposiciones con moco y exantema inespecifico desde el nacimiento y no constatado por su pediatra [7]. En estos casos no suele haber daño físico real infligido.
Por otro lado el termino «desorden facticio por poderes (DFP)» constituye una categoría diagnóstica que se aplica al cuidador/a – «tercer actor»- que ha provocado daños al niño mediante la FPP, para servir a sus particulares intereses psicológicos. El motivo primario parece ser una intensa necesidad de recibir la atención de profesionales y manipularlos. Indica la existencia de unas necesidades causales diferentes de las halladas en otras formas de FPP. En la clasificación DSM-IV-TR no aparece como tal el SMP, usándose el término «desorden facticio por poderes» para definirlo.
En consecuencia el SMP, propiamente dicho, se debe aplicar al trastorno que comporte los dos elementos básicos de las conceptualizaciones anteriores: un diagnóstico en el niño y un diagnóstico en el cuidador. Solamente cuando la motivación sea la autosatisfacción de sus necesidades psicológicas debe usarse el término como parte del SMP. Sin duda, en ambos y en relación al menor nos encontramos ante un caso de maltrato o abuso infantil. Esta diferenciación terminológica aportada por la American Professional Society on the Abuse of Children representa una ayuda de especial importancia, a la hora de establecer que tipo de medidas son precisas para garantizar la protección al niño.
Clínica:
Los datos aportados por la literatura, encuadra su clínica en niños menores de cuatro años de edad, sin predilección de sexo, con tiempo transcurrido desde el comienzo de la sintomatología hasta el diagnóstico variable, generalmente largo, con un promedio de 21,8 meses. En un 25% se conocían hermanos muertos y en un 61,3% la existencia de enfermedades similares o haber presentado sospecha de SMP. Con respecto al pronóstico un 7,3% sufrieron lesiones a largo plazo o secuelas permanentes, con un 6% de fallecimientos. La madre fue causante del 76,5% de los casos, llamándose la atención en cuanto que conforme se profundiza en el conocimiento del síndrome, una más amplia gama de perpetradores son identificados.
En nuestra experiencia de 6 casos en un periodo de 8 años, confírmamos la no predilección de sexo (50%), edad media al diagnóstico de 4,8 años. Tiempo medio transcurrido al diagnóstico de 34 meses y el número medio de consultas previo al diagnóstico de 20,1. Evolutivamente se ha constatado el desarrollo de un Síndrome de Munchausen propio en uno de los casos, no habiéndose identificado secuelas físicas en ninguno de ellos y aunque difícilmente evaluables, principalmente por la edad de los niños, los distintos casos fueron valorados por la unidad de salud mental y por la unidad de trabajo social de nuestro hospital sin identificarse patología. No se han confirmado recurrencias tras la identificación.
En cuanto a la figura del perpetrador en nuestra casuística siempre fue la madre, de edad joven y de bajo nivel socioeconómico, sin empleo o de carácter precario, con dinámica familiar muy desestructurada en su mayoría (niños que viven con abuelos, madres solteras, separación de cónyuges, abandono del hogar por progenitores, etc.). Entre los antecedentes personales, destaca un caso con padecimiento de SMP en su infancia, así como de malos tratos en otro. En el 50% de los casos existían rasgos ansiosos – depresivos en las madres. También es reseñable, que en un caso, los padres estuvieran en prisión acusados de la muerte de un hijo, hermano de la referida.
En lo referente a la actitud de la madre, tanto con el personal sanitario como con la situación clínica del niño, encontramos a madres con actitud muy colaboradora con el personal sanitario y con actitud despreocupada, con la situación clínica de su hijo. En dos casos esta actitud fue descrita como de «excesiva preocupación». No hemos constatado la existencia en la figura perpetradora, de conocimientos sanitarios ni de experiencia previa en el cuidado de otras personas como se describe en la literatura.
Aunque los medios utilizados por el perpetrador son diversos y sorprendentes, es importante diferenciar:
- La «falsificación» de datos aportados al historial clínico.
- La «simulación» de signos: como la falsificación de pruebas añadiendo sangre menstrual, azúcar o material fecal a la orina; aparentar fiebre frotando el termómetro, etc.
- La «producción» de signos: tales como erupciones por estímulos mecánicos o substancias irritantes; administración de sedantes; provocación de asfixia por inhalación en bolsa de plástico o por oclusión mecánica con las manos; inducción de vómitos con jarabe de ipecacuana (frecuente en EE.UU. por su disponibilidad en botiquines familiares), etc.
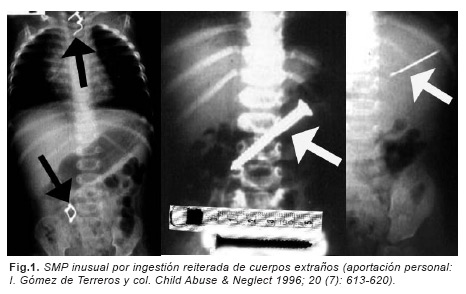
Nosotros hemos publicado una forma de presentación inusual de SMP, provocado a través de la ingestión reiterada de cuerpos extraños (dos pendientes, posible botón no confirmado, tornillo de 5 cms y dos agujas de costura. Fig. 1), provocado por una madre joven de 22 años con antecedentes psiquiátricos de alteraciones de conducta y disfunción familiar en una lactante de 10 meses en cuya historia constaba prematuridad, visitas reiteradas hospitalarias y múltiples ingresos no justificados (8).
Diagnóstico:
El interés de un diagnóstico precoz debe ser subrayado y es importante que el pediatra se acostumbre a tener el SMP en sus planteamientos diagnósticos. Se trata de un síndrome de difícil diagnóstico que ha visto incrementada su incidencia paralelamente al mayor conocimiento y sensibilización profesional sobre el mismo.
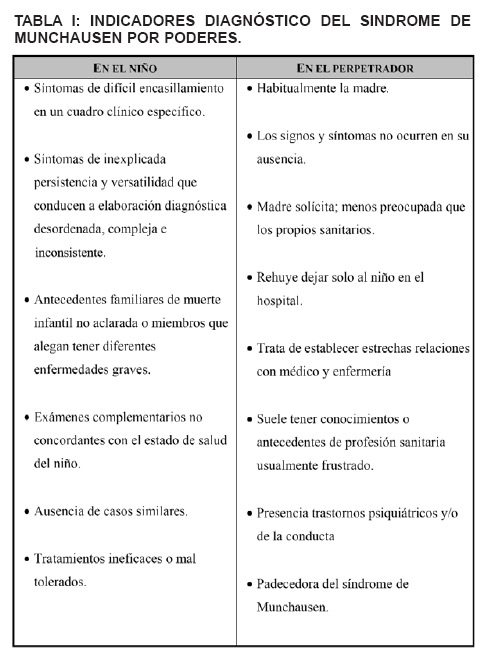
El diagnóstico de SMP, deberá sospecharse en todo niño que ha sufrido múltiples visitas, estudios e ingresos hospitalarios; en todo niño que presente una patología abigarrada e inhabitual, que recidiva y responde mal al tratamiento. Momento en el que la valoración de la conducta materna adquiere carácter prioritario. Los indicadores diagnósticos quedan especificados en el cuadro 1 [9].
Debemos diferenciar claramente la madre simuladora con objetivo preconcebido para obtener ayuda personal o para el niño, de la madre con condicionante psicológico que tiene la necesidad compulsiva de engañar repetidamente al médico o de atraer la atención hacia sí, como madre ideal, conducente a una importante situación de «riesgo» para el niño e incluso para su vida [10]. La principal prueba necesaria para demostrar el papel causal de la madre es «la prueba de la separación», comprobando que el niño se halla libre de síntomas al estar alejado de la madre. Como rasgos definitorios del SMP se consideran: la intencionalidad, la voluntariedad, la ausencia de beneficio consciente y la ausencia de control sobre su conducta. Los criterios diagnósticos fueron establecidos por Rosenberg [4] e incluyen:
- Enfermedad aparente o anomalía relacionada con la salud, tramada o inventada por uno de los padres.
- El niño es llevado al médico para tratamiento.
- Exclusión del abuso o abandono del niño u homicidio.
- No aceptación del engaño por parte del autor/a.
Efectivamente es preciso resaltar como en la confrontación al problema, el perpetrador/a adopta una actitud de negación de la situación, e incluso cuando se le enfrenta a pruebas substanciales, descargándolo en otras personas, bien familiar, amigo e incluso en el personal sanitario.
Pronostico:
Puede llegar a ser fatal, de ahí la importancia de su detección precoz. En ocasiones, afortunadamente no evidenciado en nuestra casuística, el niño puede sufrir graves secuelas de orden físico o psíquico. Es posible encontrar en la historia familiar, la existencia de niños afectos de SMP y / o hermanos fallecidos en circunstancias no aclaradas, etiquetados de «muerte súbita», que muy probablemente se traten de casos fatales de la misma entidad [10]. Recordemos que en la revisión de Sheridan [5] un 7,3% sufrieron lesiones a largo plazo o secuelas permanentes y un 6% fallecieron.
Norma de actuación. Manejo terapéutico:
Como premisa básica «asegurar en todo momento la protección y bienestar tanto del niño sospechoso de ser víctima de un SMP, como la de sus hermanos». Debido a la falta de especificidad de los criterios utilizados para definir el SMP, en nuestra práctica diaria nos vamos a encontrar muchas situaciones con mayor o menor grado de sospecha clínica con un potencial riesgo para el menor, en las que resulta muy difícil contar con una certeza en cuanto al diagnóstico. No puede considerarse aceptable la pasividad por parte del personal sanitario en espera de nuevos acontecimientos que confirmen nuestra sospecha, especialmente si no podemos asegurar un control-seguimiento adecuado.
Las normas de actuación con fin diagnóstico ante la sospecha de un SMP se especifican en el Cuadro 2. Su manejo debe recaer en un Equipo Interdisciplinario [11, 12, 13]. Éste estará formado por su pediatra de atención primaria, los distintos médicos especialistas implicados, personal de enfermería, equipo de trabajo social, equipo de salud mental y a ser posible alguien con experiencia en otros casos de SMP. La misión de este equipo será la de elaborar una estrategia común en el manejo y seguimiento tanto del menor víctima del maltrato como de sus hermanos. Algunos puntos de utilidad demostrada a este respecto son:
- Contrastar la información dada por los distintos profesionales con los datos aportados por la madre en distintos momentos, ya que es frecuente la discordancia de los mismos con la finalidad de conseguir atención médica.
- Establecer una «puerta de entrada» hospitalaria alternativa al Servicio de Urgencias. La visita a un servicio hospitalario de urgencias alegando o presentando una sintomatología generalmente grave, detrás de una historia de antecedentes generalmente abigarrada, suele concluir con el ingreso del menor y las consiguientes exploraciones complementarias. La asignación de una vía alternativa en la que siempre sea una persona conocedora de la historia del niño la que lo valore, conseguirá mejores resultados en cuanto a menor número de ingresos y pruebas complementarias y mayor control de los síntomas.
- Acordar un médico y enfermero de referencia a nivel hospitalario [14]. Constituyen el equipo que coordina la actuación de los diversos especialistas, siendo los encargados de valorar al niño como vía alternativa a Urgencias y decidir si precisa ingreso hospitalario. Deben gozar de la confianza de la madre y mantener una buena relación con la familia a la vez que un contacto fluido con el pediatra de atención primaria.
- Planificar actuaciones del equipo médico, de salud mental y de trabajo social.
- Decidir las medidas legales a tomar.
- Planificar el momento de la confrontación con la familia.
- Elaborar un plan de seguimiento coordinado con los distintos recursos comunitarios.
Actuación desde el área de Salud Mental.
Debe estar orientada a evaluar la situación personal del niño, relación padres-hijo, grado de vínculo de la víctima con cada uno de los progenitores, experiencia del propio abusador en la infancia, red de apoyo social y dinámica familiar. Asimismo ofrece la oportunidad de planificar un seguimiento psicológico que sirva como instrumento de prevención de nuevos episodios.
El manejo desde el punto de vista psicopatológico debe incluir un triple enfoque [12]: el niño como víctima del maltrato, la persona cuidadora (generalmente la madre) como agente causal y la familia al completo como núcleo en el que se desarrollan los hechos.
Actuación desde el área de Trabajo Social.
La valoración de la situación sociofamiliar del niño debe incluir aspectos como la capacidad de los padres para proporcionar cuidados básicos materiales y emocionales, la cobertura de las necesidades educacionales y sociales tanto de la víctima como de sus hermanos, las características y condiciones socioeconómicas de la familia, facilitar información y apoyo durante todo el proceso asistencial. Resulta de utilidad contactar con los educadores de la escuela para intercambiar información y comprobar si existe absentismo escolar en relación con problemas de salud.
Adopción de medidas legales.
Como ya ha quedado claro el SMP comprende un amplio espectro de posibilidades de abuso con distinta gravedad para la víctima, precisando una evaluación de cada situación en particular.
Se han descrito indicadores de situación de riesgo en el SMP [15] como son:
- Intentos de ahogo o administración de tóxico.
- Edad menor de 5 años.
- Existencia de alguna muerte inexplicada en la familia (muerte súbita del lactante ).
- Madre con SM propio o que lo ha padecido.
- Factores sociales adversos (drogas, alcoholismo ).
- Invención de enfermedades persistentes, incluso tras previa confrontación.
- No respuesta al tratamiento.
- SMP materializado mediante la producción de síntomas físicos.
- Situaciones en las que no se pueda asegurar un correcto seguimiento del menor.
En los casos mencionados estaría indicado la comunicación inmediata al organismo legal competente (Servicio de Protección al Menor de las Delegaciones Provinciales de la Consejería de Igualdad y Bienestar Social, Fiscalía de Menores, Juzgado de Guardia ) ante la sospecha fundada de SMP (aunque no tengamos la certeza absoluta de la autoría de los hechos), ya que resulta prioritario establecer medidas de protección para asegurar el bienestar del menor, que generalmente requerirán la separación de la figura maltratadora.
En el resto de situaciones la decisión de informar a las autoridades deberá ser tomada por el equipo multidisciplinario.
Confrontación con la familia.
La confrontación con la familia de la sospecha de un SMP debe ser planificada y realizada de forma íntima por al menos dos profesionales implicados en el seguimiento del niño que cuenten con la confianza de la madre. Se llevará a cabo en presencia del cónyuge u otro miembro de la familia y no debe plantearse como una acusación directa a la madre, sino más bien como la detección de una situación anómala en la relación madre-hijo que interfiere con la salud del niño. Se utilizarán datos objetivos, pudiendo resultar de utilidad enumerar cronológicamente los distintos ingresos y pruebas realizadas al niño, así como las posibles contradicciones recogidas en la historia clínica. Deben establecerse alianzas que aseguren la implicación de la familia con el plan diseñado, advirtiendo que en caso de no obtener la colaboración necesaria de los padres nuestra obligación como médicos del niño es informar a las autoridades pertinentes.
Ambos padres serán partícipes de la estrategia a seguir y de la necesidad de obtener toda la colaboración posible por su parte.
Plan de seguimiento-intervención.
Debe basarse en controles periódicos de acuerdo a la gravedad que se estime, con evaluaciones frecuentes para valorar el correcto cumplimiento del mismo por parte de la familia. Este seguimiento se llevará a cabo en distintos ámbitos: plano médico (a nivel hospitalario y atención primaria), plano de salud mental (tanto de la víctima como del agente causal), plano educacional (se aconseja el ingreso en guardería tan pronto como sea posible) y de trabajo social (encargados de la evaluación periódica del plan establecido). Deberá continuarse hasta demostrar una normalidad en la relación del cuidador con el hijo y hermanos. Hay que tener en cuenta que en estos casos el tiempo juega a favor del niño, presentando menor deterioro en el desarrollo psicosocial conforme aumenta su edad.
Prevención:
El SMP constituye un cuadro clínico que por sus características es difícil de predecir. No obstante, se sugiere prevención secundaria dirigida a aquellos padres estimados vulnerables por su alto nivel de presentación somática respecto a sus hijos. Reforzar la capacidad de los padres en el manejo de síntomas y enfermedades, sería el objetivo [10].
Entre los potenciales factores de riesgo reseñados Eminson [11] destaca:
- Padres con historia actual o pasada de somatizaciones.
- Altos niveles de síntomas inexplicables durante el embarazo.
- Historia de frecuente e inconsistente asistencia a medios médicos respecto a sus hijos.
- Cuando la experiencia clínica indica que los padres están distorsionando su percepción en cuanto a la salud de su hijo.
Bibliografía:
- Meadow R. Munchausen syndrome by proxy. The hinterland of child abuse. Lancet 1977;13(2):343-5
- Asher R. Munchausen’s syndrome. Lancet 1951; 1(6):339-41.
- Burman D, Stevens D. Munchausen family. Lancet 1977; 2: 456.
- Rosenberg DA. Web of deceit: a literature review of Munchausen syndrome by proxy. Child Abuse Negl 1987; 11:547-563.
- Sheridan MS. The deceit continues: an updated literature review of Munchausen syndrome by proxy. Child Abuse Negl 2003; 27:431-51.
- Ayoub C, Alexander R, Becj D, et al. Definitional issues in Munchausen by proxy. Child Maltreatment 2002; 7:105-111.
- Ferrari Cortes A, Solano Paez P, López Narbona M, Hernández Soto R, Atienza E, Cintas Ferres A, Malo Aragón JM, Gómez de Terreros. I. Síndrome de Munchausen tipo Doctor Shopping. Bienestar y Protección Infantil 2002; 1 (3):11-18.
- Gómez de Terreros I, Gómez de Terreros M, Serrano Santamaría M, Jiménez Girón AV, Sánchez Salas M, Salazar Espadero N, López Barrio AM, Malo Aragón JM. Ingestión reiterada de cuerpos extraños forma inusual de presentación del Síndrome de Münchausen por poderes. Child Abuse & Neglect 1996; 20 (7): 613-620.
- Gómez de Terreros I. Los profesionales de la salud ante el maltrato infantil, 2ª edición. Granada: Comares; 1997.
- Gómez de Terreros I. Síndrome de Munchausen por poderes. En: Cruz M. Tratado de Pediatría. 9ª ed. Madrid: Ediciones Ergon, 2006; p. 2111-13
- Eminson M, Jureidini J. Concerns about research and prevention strategies in Munchausen Syndrome by Proxy (MSBP) abuse. Child Abuse & Neglect 2002; 27: 413-420.
- Royal College of Psychiatrists (2004). Child abuse and neglect: the role of mental health services. London: Royal College of Psychiatrists.
- Awadallah N, Vaughan A, Franco K, Munir F, Sharaby N, Goldfarb J. Munchausen by proxy: a case, chart series, and literature review of older victims.Child Abuse Negl. 2005 Aug;29(8):931-41.
- Hettler J. Munchausen syndrome by proxy. Pediatr Emerg Care. 2002 Oct; 18(5):371-4; quiz 375-6.
- Meadow SR. Management of Munchausen syndrome by proxy. Archives of Disease in Childhood 1985; 60:385-93.
Correspondencia:
Dr. Ignacio Gómez de Terreros.
C/ Capitán Vigueras nº 3. 1º A. 41004. Sevilla.
Tf. 954414460. E-mail: terreros@us.es